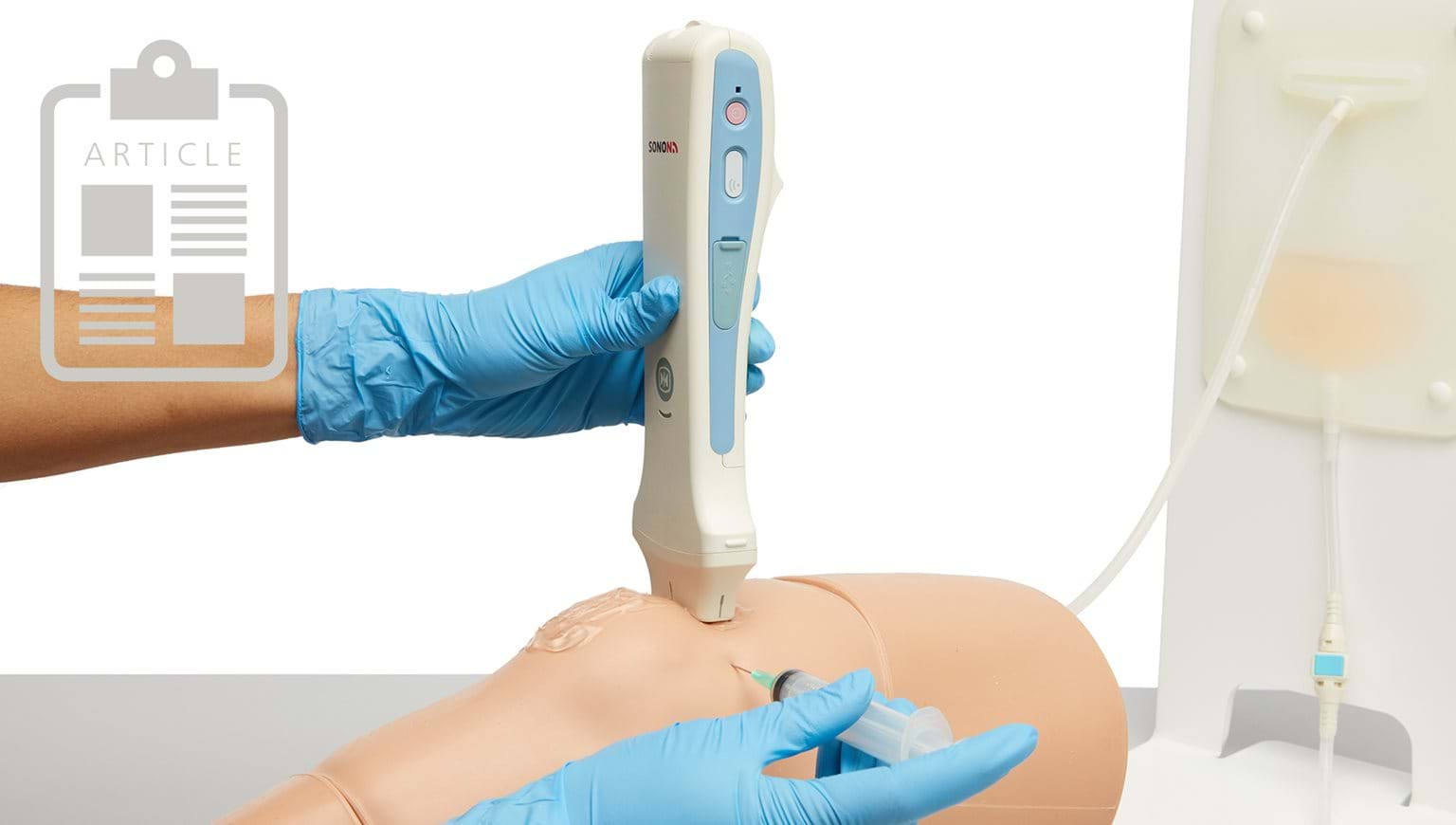
Dr. Peter Šandera sobre LaparoS™: De esto se tratará la futura capacitación en cirugía

Le preguntamos al Dr. med. Peter Š andera, Jefe del Departamento Quirúrgico del Schaffhausen Canton Hospital, Suiza, para compartir información sobre los beneficios que ofrece el simulador de realidad mixta LaparoS™ para el entrenamiento laparoscópico.

El Dr. Šandera es uno de los pioneros de la comunidad médica suiza que ha estado consultando con VirtaMed sobre casos de capacitación de LaparoS™ desde la etapa inicial del desarrollo del producto. La colaboración comenzó en 2018 cuando VirtaMed fue recibido en el quirófano para asistir a una colecistectomía laparoscópica realizada por el Dr. Š andera. Desde entonces, ha dado como resultado numerosos aportes médicos que contribuyeron a que el contenido de capacitación significativo se actualice continuamente en el simulador.
El Dr. Š andera explica que se ha centrado especialmente en proporcionar comentarios sobre la anatomía en la cirugía laparoscópica, lo que incluye demostraciones frecuentes de diferentes aspectos anatómicos de VirtaMed en el quirófano. Dichas experiencias y aportes son cruciales para lograr el inigualable alto realismo de la simulación que se destaca con LaparoS™.
“Para mí, el desarrollo del software ha sido sorprendente en los últimos años”, señala el Dr. Š andera sobre la colaboración. Además, destaca la dedicación dentro de la empresa: “La estrecha colaboración funciona bastante bien, nos vemos regularmente y parece haber un gran compromiso en VirtaMed para llevar esto más allá y ayudar a generar un nuevo aspecto en la formación quirúrgica”.
“Me gusta mucho LaparoS™ porque creo que es uno de los simuladores más realistas que he visto hasta ahora, y creo que tiene un gran lugar para enseñar a los residentes”, señala el Dr. Š andera . Considera que la capacitación en laparoscopia que ofrece VirtaMed juega un papel importante en la educación de los cirujanos jóvenes: “En general, creo que de eso se tratará la futura capacitación en cirugía”.
El Dr. Š andera señala los desafíos a los que se enfrentan los jóvenes cirujanos a diario como un factor importante a considerar: “Debido a los muchos efectos secundarios, la reducción de las horas de trabajo y la reducción de las intervenciones en general, los residentes necesitan diferentes oportunidades”. Según él, el simulador laparoscópico de VirtaMed es una solución eficiente a estos desafíos: “LaparoS™ ofrece la oportunidad de entrenar en un entorno muy realista, aprender diferentes pasos y repetir esos pasos porque de eso se trata la cirugía”.
Otro componente crucial que hace que el entrenamiento con LaparoS™ se destaque es la retroalimentación objetiva del desempeño: “Obtener retroalimentación automática sobre su nivel (de conocimiento) es muy útil y creo que ayudará a los residentes a mejorar sus habilidades quirúrgicas”, explica el Dr. Š andera .
Esperamos muchos años más de colaboración con expertos médicos como el Dr. Š andera que comparten nuestra pasión por la simulación y la perciben como una parte integral de la educación médica.
- Published in Enseñanza Médica
El uso de la simulación en los programas de entrenamiento atlético
Aunque no se utilizó mucho hasta la década de 1950 en los EE. UU., el entrenamiento atlético comenzó en 1881, “cuando la Universidad de Harvard contrató a James Robinson para trabajar con su equipo de fútbol en acondicionamiento”. 1 En 1990, se alcanzó un hito importante cuando la Asociación Médica Estadounidense “reconoció oficialmente el entrenamiento atlético como una profesión relacionada con la salud”. 1 En la actualidad, la Asociación Nacional de Entrenadores de Atletismo (NATA) tiene más de 45 000 miembros, una reunión anual con más de 11 000 asistentes y 325 empresas expositoras. 1
Como punto de aclaración, los entrenadores de atletismo no son fisioterapeutas, entrenadores de fuerza y acondicionamiento, entrenadores personales o científicos del ejercicio. En cambio, estos profesionales capacitados por expertos tienen un nicho muy específico y necesario en la seguridad y el bienestar de los atletas jóvenes y mayores, profesionales y aficionados. De acuerdo con la Comisión de Acreditación de la Educación en Entrenamiento Atlético (CAATE), todos los entrenadores deportivos del futuro en los EE. UU. serán especialistas con maestría cuya función principal será la colaboración “con médicos para brindar servicios preventivos, atención de emergencia, diagnóstico clínico, intervención terapéutica y rehabilitación de lesiones y condiciones médicas.” 2
En el Reino Unido, la ocupación que se compara con el Entrenamiento Atlético se conoce como Terapia Deportiva. La Sociedad de Terapeutas Deportivos, fundada en 1990, ahora trabaja con 30 universidades y “acredita 38 programas académicos de pregrado y posgrado”. 3 Los graduados de estos programas pueden trabajar con el NHS, deportes recreativos o de élite, discapacidad, salud ocupacional o rehabilitación. Los Terapeutas del Reino Unido son monitoreados de cerca, requieren Desarrollo Profesional Continuo y pueden ser sancionados por la Sociedad si infringen el código de conducta, el desempeño o los requisitos éticos de la organización.
El uso de la simulación como herramienta de enseñanza está creciendo dentro de los planes de estudios de Atletismo y Terapia Deportiva. Desde 2017, los estudiantes de terapia deportiva de la Universidad de Hertfordshire del Reino Unido han asistido a sesiones de simulación en las que se les presentan cuatro escenarios de simulación de traumatismos deportivos, que incluyen lesión en la cabeza y neumotórax, como preparación para sus evaluaciones prácticas finales. 3 Además, en los EE. UU., los estándares profesionales publicados por el CAATE en 2020 enumeran la simulación como una experiencia clínica alternativa “para verificar las habilidades de los estudiantes para cumplir con los estándares de contenido curricular”. 4
La variedad de experiencias en las que la simulación puede ser útil para el entrenamiento atlético o los programas de terapia deportiva incluyen el examen físico, el diagnóstico, la comunicación con el paciente y el manejo de emergencias en escenarios de lesiones traumáticas. La RCP y el uso de un DEA también son habilidades invaluables, ya que estos profesionales suelen ser los primeros en responder después de un accidente. En Limbs & Things, los programas de entrenamiento atlético buscan con mayor frecuencia productos que se centren en la reanimación, el examen físico de los ojos, los oídos y el abdomen, modelos de inyección en las articulaciones, productos de ultrasonido y modelos de descompresión con aguja/drenaje torácico.
1 Una breve historia del entrenamiento deportivo
3 Sitio web de la Sociedad de Terapeutas Deportivos
4 Normas Profesionales CAATE 2020

Referencias externas:
Limbs & Things (2021) The Use of Simulation in Athletic Training Programs. https://limbsandthings.com/global/news/33763/the-use-of-simulation-in-athletic-training-programs
- Published in Enseñanza Médica
Inyecciones conjuntas para aliviar el dolor
El dolor articular, llamado artralgia, puede ser a corto plazo o crónico. Puede estar acompañado de inflamación, hinchazón y sensibilidad en el sitio. Una cosa que no se puede negar es que el dolor en las articulaciones puede afectar negativamente las actividades diarias de la vida, incluso hasta el punto de debilitamiento.
Clínicamente, puede ser fácil identificar la ubicación del dolor, pero tratar de determinar la causa no siempre es tan claro, ya que el dolor puede ser causado por las articulaciones o los ligamentos, tendones o músculos circundantes. El dolor en una sola articulación puede ocurrir a cualquier edad, con mayor frecuencia relacionado con una lesión o infección. El tratamiento de la causa de la lesión o el suministro de medicamentos para la infección o la inflamación junto con la inmovilización de la articulación durante unos días es generalmente todo lo que se necesita para restaurar la función normal y aliviar el dolor. 1
Cuando un paciente siente dolor en varias articulaciones al mismo tiempo, es probable que la causa se denomine artritis. Hay muchos diagnósticos agudos diferentes, que incluyen artritis reumatoide o psoriásica, pero también pueden incluir afecciones como la enfermedad de Lyme, la gonorrea, la gota y las infecciones estreptocócicas. La artritis crónica puede ser una continuación de los brotes del diagnóstico agudo original y puede ocurrir en niños, pero es más común en adultos. 1
Un diagnóstico general de la causa del dolor articular en la población que envejece es la osteoartritis (OA), definida oficialmente como la “degeneración del cartílago articular y el hueso subyacente, más común a partir de la mediana edad”. 2 Según la Organización Mundial de la Salud (OMS), “la enfermedad afecta con mayor frecuencia a las articulaciones de las rodillas, las manos, los pies y la columna vertebral y es relativamente común en las articulaciones de los hombros y la cadera. Si bien la OA está relacionada con el envejecimiento, también está asociada con una variedad de factores de riesgo tanto modificables como no modificables, que incluyen: obesidad, falta de ejercicio, predisposición genética, densidad ósea, lesión ocupacional, trauma y género”. 3 Estadísticamente, se estima que “del 10% al 15% de todos los adultos mayores de 60 años tienen algún grado de OA, con una prevalencia mayor entre las mujeres que entre los hombres”.3 Además, a pesar de las investigaciones e iniciativas en curso relacionadas con el tratamiento de la OA, “no existe ningún producto farmacéutico que pueda detener o revertir la aparición de la OA”. 3
Los tratamientos que han tenido cierto éxito en el alivio del dolor de la OA incluyen inyecciones de medicamentos directamente en los espacios articulares dolorosos, con una duración aproximada de 2 a 3 meses. Si bien el uso de inyecciones de corticosteroides y ácido hialurónico (HA) se ha utilizado durante años, actualmente se están investigando enfoques más nuevos, incluida la inyección de plasma rico en plaquetas (PRP) y matriz de tejido placentario (PTM) en las articulaciones. 4 No hace falta decir que la mayoría de los pacientes agradecería el éxito en mejores opciones de inyección articular que puedan aliviar la necesidad de cirugía.
Si bien los pacientes pueden buscar tratamiento en los centros del dolor, departamentos de emergencia y especialistas en ortopedia, muchos médicos de familia también administran inyecciones a los pacientes en clínicas y consultorios comunitarios. Con el aumento de la cantidad de adultos mayores en todo el mundo y el aumento de la cantidad de inyecciones potenciales que aliviarán el dolor de la OA, será necesario capacitar a más profesionales para administrar inyecciones en las articulaciones, incluidos proveedores de nivel medio como asistentes/asociados médicos y enfermeras de práctica avanzada en todo el mundo. el mundo.
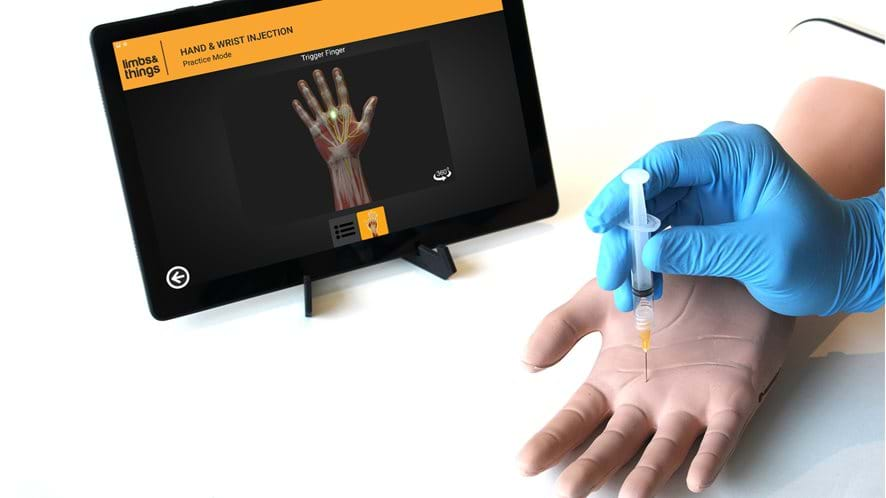
La gama de inyecciones articulares de Limbs & Things tiene muchos años de éxito comprobado en la capacitación de todos los niveles de proveedores que necesitan obtener o mantener sus habilidades en inyecciones articulares. Nuevo en la gama existente es el Hand & Wrist Trainer actualizado, con funcionalidad y tecnología añadidas para una retroalimentación instantánea al alumno. Adecuado para todos los niveles de formación, el nuevo Entrenador de inyecciones de mano y muñeca permite a los alumnos y médicos practicar y enseñar inyecciones en cinco lugares diferentes dentro de la mano y la muñeca. Una representación anatómicamente correcta de la mano de un hombre con puntos de referencia importantes y estructuras subyacentes, el entrenador guiado por palpación permite inyecciones en el túnel carpiano, la vaina de De Quervain, el dedo en gatillo, la primera articulación carpometacarpiana y la articulación radiocubital distal, mientras que la presencia de la Median Nerve añade otro nivel de realismo y complejidad. El entrenador viene equipado con una tableta Android, que funciona al unísono con nuestra aplicación recientemente desarrollada. La aplicación, junto con la tecnología sensorial innovadora, proporciona a los alumnos una conexión inalámbrica, retroalimentación en tiempo real del procedimiento. Un elemento de anatomía interactiva permite a los usuarios rotar la anatomía detallada del modelo 360 grados para que cada sitio de inyección pueda verse y analizarse desde varios ángulos.
Otros entrenadores populares en la gama incluyen la palpación y los modelos de hombro, codo , pie y tobillo guiados por ultrasonido, y los modelos más populares de palpación e inyección en la articulación de la rodilla guiada por ultrasonido .
Como siempre, Limbs & Things se compromete a brindar herramientas de capacitación para que los médicos brinden tratamientos precisos y seguros a los pacientes con competencia y confianza. Para obtener más información sobre nuestra gama de inyección conjunta, póngase en contacto con nuestro equipo .

Referencias:
1: Manual Merck: Dolor articular: Articulación única/Muchas articulaciones
2: Oxford Languages Dictionary
3: OMS: Enfermedades prioritarias y razones para su inclusión: osteoartritis
4: Clínica Cleveland: 4 inyecciones que podrían aliviar el dolor articular
Referencias externas:
Limbs&Things (2021) Joint Injections for Pain Relief. https://limbsandthings.com/global/news/30377/joint-injections-for-pain-relief-int
- Published in Enseñanza Médica
8 Razones para crear su propio simulador personalizado
¿Por qué debería utilizar un simulador VirtaMed para la formación médica y con fines comerciales? Aquí tiene las 8 razones principales financieras y no financieras que exponen nuestros clientes:

1. Utilice sus dispositivos médicos originales del quirófano
El uso de instrumental original para la formación facilita la transferencia de habilidades al quirófano y familiariza al cirujano con el aspecto y el tacto de sus dispositivos. Las herramientas originales adaptadas proporcionan una experiencia de simulación completa y la familiarización con sus dispositivos. Las herramientas quirúrgicas como el resectoscopio, la cámara, el morcelador, la cuchilla, las pinzas o las pinzas sacabocados pueden utilizarse para procedimientos diagnósticos y quirúrgicos.

2. Un socio con experiencia y un tiempo de desarrollo rápido
Hasta hace poco, la calidad de la realidad virtual era insuficiente. Ahora, VirtaMed es el campeón mundial en el logro del nivel de realidad más alto, que finalmente ofrece a los médicos una herramienta de capacitación apropiada. Mediante la plataforma de software y la tecnología establecidas de la familia de simuladores existentes, VirtaMed puede acortar el tiempo de desarrollo y reducir los recursos necesarios para convertir los nuevos procedimientos en realidad virtual.

3. Capacitación eficaz de los médicos—cuando sea, donde sea
La capacitación mediante simulación le permite programar la formación de los cirujanos en el momento que quiera. No necesita depender de un horario de quirófano adaptado y/o de un paciente adecuado para su procedimiento. La capacitación mediante simulación también le permite llevar a cabo más de 10 procedimientos en una hora, lo que supone una curva de aprendizaje y una formación más eficaces y cómodas para los médicos. Los simuladores se montan en unos 15 minutos y están disponibles las 24 horas, los 7 días de la semana, por lo que las desagradables prácticas con cadáveres no son necesarias.

4. El foco de atención en las conferencias
El atractivo sistema de un simulador de realidad virtual es un imán para los médicos. Tendrá más visitas, más largas, y los asistentes podrán probar sus dispositivos médicos justo en el estand. Esto hace que sea mucho más fácil convencer a los cirujanos de un nuevo procedimiento o dispositivo. Mejora la satisfacción de los médicos y fomenta la confianza en su producto.

5. ROI asegurado: reducciones notables de los costes de capacitación
Los simuladores reducen sus gastos en material desechable durante la capacitación de los médicos. No importa si un médico necesita 2, 20, o 200 procedimientos para lograr la competencia, no hay costes adicionales. Los beneficios financieros a largo plazo superan la inversión inicial al cabo de poco tiempo. Invertir en simulación realmente da sus frutos.

6. ¡Logre ventajas competitivas!
Los simuladores de realidad virtual para su equipo médico le otorgan una ventaja competitiva. ¿Por qué? La práctica es uno de los factores principales a la hora de adoptar un nuevo procedimiento. Puede incluso ayudar a prepararse para ensayos clínicos iniciales y durante la validación de dispositivos médicos.
Además, ¡los simuladores VirtaMed son los mejores simuladores de realidad virtual del mercado!

7. Aumente sus ventas
Los médicos estarán más dispuestos a intentar un primer caso, ya que desarrollarán una comprensión realista del procedimiento. Estos primeros casos van mejor y se llevan a cabo con mayor agilidad y rapidez con un simulador, lo cual mejora la experiencia tanto del médico como del paciente. La curva de aprendizaje de los clínicos hacia la autonomía es más corta. Son capaces de manejar mejor los casos difíciles y, además, se reducen también los errores en los procedimientos reales.

8. Su diseño corporativo
Como herramienta profesional de capacitación y marketing, los simuladores VirtaMed promueven una imagen corporativa profesional e innovadora. La exhibición de sus dispositivos médicos en un entorno virtual resulta muy elegante y práctico a la vez. Su marca, sus colores y sus diseños se incluyen en los componentes de software establecidos. También se pueden adaptar partes de los componentes de hardware para que encajen con su identidad corporativa.

- Published in Enseñanza Médica
Validación de la relevancia del simulador de artroscopia de realidad virtual en la caracterización de cirujanos experimentados

Tronchot A, Berthelemy J, Thomazeau H, Huaulmé A, Walbron P, Sirveaux F, Jannin P.
Publicado el 28 de septiembre de 2021 en Ortopedia y Traumatología: Cirugía e Investigación
DOI: https://doi.org/10.1016/j.otsr.2021.103079
Fondo
La simulación de realidad virtual (VR) es particularmente adecuada para aprender habilidades de artroscopia. A pesar de la investigación significativa, un inconveniente que a menudo se destaca es la dificultad para distinguir los niveles de rendimiento (validez de construcción) en cirujanos experimentados. Por lo tanto, parece adecuado buscar nuevos métodos de medición del rendimiento utilizando trayectorias de sonda en lugar de métricas de uso común.
Hipótesis
Se planteó la hipótesis de que una mayor experiencia en artroscopia quirúrgica de hombro se correlacionaría con un mejor rendimiento en un simulador de artroscopia de hombro VR y que los operadores experimentados compartirían trayectorias de sonda similares.
Materiales y método
Después de responder cuestionarios estandarizados, 104 trayectorias de 52 cirujanos divididos en 2 cohortes (26 intermedios y 26 expertos) se registraron en un simulador de artroscopia de hombro. El procedimiento analizado fue la “extirpación de cuerpos sueltos” en una articulación del hombro derecho. Se calcularon 10 métricas en las trayectorias, incluida la duración del procedimiento, la longitud total de la ruta, la economía de movimiento y la suavidad. Además, se calculó Dynamic Time Warping (DTW) en las trayectorias para la agrupación jerárquica no supervisada de los cirujanos.
Resultados
Los expertos fueron significativamente más rápidos (mediana 70,9 s Rango intercuartílico [56,4-86,3] frente a 116,1 s [82,8-154,2], p<0,01), más fluidos (4,6,10 5 mm.s -3 [3,1,10 5 -7,2. 10 5 ] frente a 1.5.10 6 mm.s -3 [2.6.10 6 -3.5.10 6], p=0,05), y económico en su movimiento (19,3 mm² [9,1-25,9] frente a 33,8 mm² [14,8-50,5], p<0,01), pero no hubo una diferencia significativa en el rendimiento para la longitud de la trayectoria (671,4 mm [ 503,8-846,1] frente a 694,6 mm [467,0-1090,1], p=0,62). El agrupamiento DTW diferencia dos grupos de trayectorias relacionadas con la experiencia con similitudes de rendimiento, que incluyen respectivamente 48 trayectorias expertas para el primer grupo y 52 intermedias y 4 trayectorias expertas para el segundo grupo (Sensibilidad del 92 %, Especificidad del 100 %). El agrupamiento jerárquico con DTW identificó significativamente a los operadores expertos de los operadores intermedios y encontró similitudes de trayectoria entre 24/26 expertos.
Conclusiones
Este estudio demostró la validez de construcción del simulador de artroscopia de hombro VR en grupos de cirujanos experimentados. Con nuevos tipos de métricas basadas simplemente en las trayectorias sin procesar del simulador, fue posible distinguir significativamente los niveles de experiencia. Demostramos que el análisis de agrupamiento con Dynamic Time Warping pudo discriminar de manera confiable entre operadores expertos y operadores intermedios.
Relevancia clínica
Los resultados tienen implicaciones para el futuro de la formación quirúrgica artroscópica o de los programas de acreditación de postgrado que utilizan simulación de realidad virtual.
Nivel de evidencia: III; estudio comparativo prospectivo.
- Published in Enseñanza Médica
Capacitación de estudiantes de medicina y enfermería en ultrasonografía


El valor de adquirir competencia en ecografía durante la escuela de medicina fue demostrado por Kobal et al. en 2005, quien documentó que los estudiantes de medicina de primer año con 18 horas de entrenamiento en ultrasonido pueden superar a los cardiólogos experimentados en la detección de anomalías cardíacas. (Kobal) Ahora hay numerosos ejemplos de escuelas de medicina que toman la iniciativa e integran la educación en ultrasonido en el plan de estudios de su institución. (Bahner) (Tabla 1)
El Primer Congreso Mundial sobre Ultrasonido en la Educación Médica, patrocinado por la Sociedad de Ultrasonido en la Educación Médica, se llevó a cabo con éxito en Columbia, Carolina del Sur en 2011. Más recientemente, la Universidad de California, Irvine incorporó permanentemente un plan de estudios de formación en ultrasonido de vanguardia. junto con 54 unidades de ultrasonido dedicadas para uso exclusivo de estudiantes de medicina. Fox creó un documento (Apéndice A) que describe los muchos métodos adicionales que la ecografía puede complementar y mejorar el examen físico estándar.
La formación en ultrasonido también se está volviendo más integral para la formación de residencia de posgrado. La Asociación Médica Estadounidense aprobó la resolución # 802 en 1999 que establece que todas las especialidades médicas tienen derecho a usar ultrasonido de acuerdo con los estándares de práctica específicos de la especialidad. (Tabla 2) (AMA) En 2007, el Consejo de Acreditación para la Educación de Graduados en Medicina (ACGME) ordenó competencia de procedimiento para todos los residentes de Medicina de Emergencia en ultrasonido de emergencia ya que se considera parte integral de la práctica de la Medicina de Emergencia. (ACGME)
| Tabla 1: Integración de ultrasonido en la escuela de medicina |
| Universidad de California Irvine (Dr. Chris Fox) |
| Universidad de Carolina del Sur (Decano Richard Hoppman) |
| Curso de introducción a la orientación de la escuela de medicina de la Universidad del Sur de California |
| Universidad Estatal de Ohio (Dr. David Bahner) |
| Servicios Uniformados Universidad de Ciencias de la Salud (Dr. James Palma) |
| Tabla 2: Privilegio H-230.960 para imágenes de ultrasonido |
| (1) AMA afirma que las imágenes de ultrasonido están dentro del alcance de la práctica de médicos debidamente capacitados |
| (2) La política de AMA sobre ultrasonido reconoce que el uso amplio y diverso y la aplicación de tecnologías de imágenes de ultrasonido existen en la práctica médica |
| (3) La política de AMA sobre imágenes de ultrasonido afirma que el privilegio del médico para realizar procedimientos de imágenes por ultrasonido en un entorno hospitalario debe ser una función del personal médico del hospital y debe estar específicamente delineado en la forma delineación de privilegios del Departamento |
| (4) La política de AMA sobre imágenes por ultrasonido establece que cada personal médico del hospital debe revisar y aprobar los criterios para otorgar privilegios de ultrasonido basándose en antecedentes y capacitación para el uso de tecnología de ultrasonido y recomienda encarecidamente que estos criterios estén de acuerdo con las normas de capacitación y educación recomendadas. por la especialidad respectiva de cada médico. (Res. 802, I-99; Reafirmado: Sub. Res. 108, A-00) |
Referencias
Consejo de Acreditación para la Educación Médica de Posgrado (ACGME). Pautas de medicina de emergencia. [consultado el 2011 de abril de 5] Disponible en: URL: http://www.acgme.org/acWebsite/RRC_110/110_guidelines.asp
Asociación Americana de Médicos de la Casa de los Delegados. Privilegio para la ecografía. Resolución 802, Dec 1999; Reafirmado; Sub. Res 108, Jun 2000. H-230.960. [citado 2011 marzo 31] Disponible desde: URL: www.ama-assn.org/ama1/pub/upload/mm/467/513.doc.
Bahner DP, Limperos RJ, Rund DA. Resultados jerárquicos de la competencia educativa de ultrasonido: un informe sobre el usuario de ultrasonido novato, el estudiante de medicina de primer año. Ann Emerg Med 2005 Sept; 46 (3): 22.
Cook T, Hunt P, Hoppman R. La medicina de emergencia lidera el camino para entrenar a los estudiantes de medicina en ultrasonido clínico: un cambio radical de paradigma en la imagen del paciente. Acad Emerg Med 2007 Jun; 14 (6): 558-561.
Lanoix R, Leak LV, Gaeta T, y col. Una evaluación preliminar de ultrasonido de emergencia en el marco de un programa de capacitación en medicina de emergencia. Am J Emerg Med 2000 Jan; 18 (1): 41-45.
Apéndice A: Comparación del examen físico y la evaluación por ultrasonido de Stanford 25
Cortesía del Dr. Chris Fox (Centro Médico de la Universidad de Irvine)
Del examen físico Stanford 25 con dispositivos de ultrasonido portátiles
| Examen Fundoscópico: El uso de un oftalmoscopio para examinar el fondo de ojo (la retina, los vasos y los nervios en la parte posterior del ojo) puede ayudar a evaluar el estado de los vasos sanguíneos en todo el cuerpo, diagnosticar problemas neurológicos y proporcionar pistas sobre enfermedades sistémicas, desde la infección de las válvulas cardíacas hasta el SIDA. | Usamos ultrasonido para observar las cámaras anterior y posterior. Esto proporciona información sobre desprendimiento de retina, desprendimiento de cuerpos vítreos, dislocación del cristalino, roturas del globo ocular, cuerpos extraños, neuritis óptica y vaina del nervio óptico ensanchado en el contexto de aumento de la presión intracraneal. |
| Respuestas pupilares: Esta sesión cubre cómo los alumnos se contraen y se dilatan a la luz y responden a la visión lejana y cercana, así como las mejores maneras de obtener estos hallazgos. Las respuestas pueden indicar traumas en el ojo, enfermedades neurológicas y otras afecciones. | El ultrasonido puede ver que la pupila se contrae debajo de un párpado cerrado cuando se aplica luz al ojo abierto contralateral (evaluando la APD). Permite el examen pupilar a pesar de grandes hematomas periorbitales, quemosis y blefaroedema. |
| Examen de tiroides: Palpar el cuello para sentir la glándula tiroides puede ayudar a diagnosticar la enfermedad de la tiroides. Un nódulo puede indicar cáncer de tiroides. Sin un entrenamiento completo, las personas a menudo se sienten demasiado altas en el cuello o colocan sus dedos en un ángulo que impide sentir un nódulo. | La ecografía puede visualizar directamente los diversos lóbulos de la tiroides y detectar tumores mucho más pequeños de lo que los dedos podrían palpar. Podemos diferenciar algo sólido y potencialmente más preocupante que algo benigno como un quiste. |
| Venas del cuello: Debido a que las venas yugulares del cuello van directamente al corazón, pueden indicar problemas cardiovasculares. Ver las venas del cuello y los pulsos perspicaces requiere un ojo experto, un buen posicionamiento del paciente, buena luz y paciencia. Una vez que se ve, se puede medir el nivel de pulso y se pueden identificar anomalías que pueden diagnosticar afecciones cardíacas como incompetencia tricuspídea y bloqueo cardíaco completo. | Se puede medir directamente la presión venosa central midiendo el punto en el que la vena yugular interna se estrecha hacia el manubrio del esternón. En pacientes obesos o pacientes con cuellos cortos, intentar visualizar las venas del cuello simplemente no es posible sin ultrasonido. Con el Doppler de onda pulsada, podemos visualizar con mucha más precisión las formas de onda compatibles con la incompetencia tricúspide y el bloqueo cardíaco. Todo esto sin una buena posición del paciente, buena luz o mucha paciencia. |
| Pulmón: Percusiones (tapping) en el pecho y sondear los límites del pulmón son útiles para detectar líquido o neumonía, particularmente en áreas sin acceso a equipos de radiología y análisis de sangre. | La ecografía puede diagnosticar con precisión un huésped de patología pulmonar como neumotórax, síndrome intersticial alveolar (edema pulmonar), neumonía, derrame pleural y confirmación de la colocación del tubo endotraqueal inmediatamente después de la intubación visualizando ambos diafragmas deslizándose. |
| Punto de impulso máximo (PMI) y esfuerzo paraesternal: El PMI es un área del pecho del tamaño de una moneda de diez centavos, justo a la izquierda del esternón, donde se pueden sentir los latidos del corazón. Los problemas cardíacos y pulmonares, como la hipertensión o la miocardiopatía, crean un punto único de impulso máximo. El empuje paraesternal es un impulso que se origina en el corazón o en grandes vasos que se puede sentir con la palma de la mano apoyada en el esternón izquierdo. Aunque se trata de maniobras simples y toscas, revelan mucho sobre el corazón y pueden ayudar a los médicos a formular mejores preguntas sobre los ecocardiogramas que solicitan. | De hecho, el PMI es un punto diminuto en algún lugar debajo del pezón izquierdo. Localizamos esto con ultrasonido cuando vemos la ventana apical de 4 cámaras. Con la Enfermedad Pulmonar Obstructiva Crónica, el PMI ya no está presente en la ecografía, lo que confirma el diagnóstico. Esto es todo lo contrario de los pacientes con miocardiopatía, donde vemos el corazón fácilmente en cualquier ventana y podemos medir las paredes con una caída rápida de los calibradores para diferenciar con precisión el subtipo. Realizamos el ecocardiograma al lado de la cama al mismo tiempo que el examen físico. |
| Hígado: Esta sesión cubre la percusión para aproximar el tamaño del hígado, así como las técnicas para sentir el borde del hígado y sentir su superficie para nódulos y masas. Incluye la sensación de sensibilidad en la región de la vesícula biliar y signos de inflamación de la vesícula biliar. | La ecografía de cabecera puede rastrear los bordes del hígado desde su ubicación a lo largo de la parte inferior del diafragma hasta su lóbulo izquierdo justo cuando pasa sobre el páncreas. El hígado se puede visualizar y examinar en busca de masas, nodularidad e inflamación al tener una apariencia de vidrio esmerilado, falla al identificar la presencia de ascitis o un bloqueo al visualizar los conductos intrahepáticos dilatados. La vesícula biliar es claramente evidente y sus paredes pueden medirse en busca de inflamación. Apóyese en la sonda mientras está sobre un cálculo biliar y determine si el paciente tiene colecistitis aguda. También se observa en esta ubicación la vena cava inferior y su variación con la respiración para estimar la presión venosa central de forma no invasiva. |
| Palpación, percusión de bazo: El bazo es notoriamente difícil de sentir, pero es embarazoso perderse un bazo agrandado. Cuando se agranda, casi siempre es anormal: puede ser un signo de infección, tumor o enfermedad hepática. Posicionar tanto al paciente como al examinador adecuadamente es fundamental para el éxito. | El bazo es difícil de palpar cuando es normal, pero es muy fácil de ver en el ultrasonido en todos los individuos. Suelta las pinzas y mide su tamaño. Si el bazo ha sido lacerado, la sangre se acumula entre el bazo y el riñón y tiene un aspecto negro azabache. |
| Anormalidades comunes de la marcha: El caminar de una persona puede indicar el sistema nervioso y los problemas musculoesqueléticos. Los largos corredores hospitalarios ofrecen una gran oportunidad para observar anormalidades de la marcha comunes en pacientes con un derrame cerebral o enfermedad de Parkinson, o neuropatía periférica (daño a los nervios fuera del cerebro y la médula espinal) y muchas otras afecciones. | La ecografía musculoesquelética tiene posibilidades de gran alcance al poder visualizar las articulaciones, tendones y músculos. En el niño que cojea, es posible diferenciar una acumulación de líquido en la cadera de una fractura proximal de fémur. Si hay una acumulación de líquido, se puede usar una ecografía para guiar la aguja de manera segura al espacio articular para la aspiración. |
| Tirón del tobillo: Este es un reflejo natural, un movimiento hacia adelante enérgico del pie, que ocurre cuando un martillo golpea el tendón de Aquiles sobre el talón. Un reflejo ausente puede sugerir daño a los nervios, pero a menudo un reflejo se etiqueta como ausente solo debido a una técnica incorrecta (en particular, en un paciente postrado en cama). El reflejo del tobillo es casi una metáfora del Stanford 25. Ser capaz de provocar este reflejo generalmente significa que el examinador puede provocar otros reflejos, que son más fáciles de sacar | Con el ultrasonido, podemos diagnosticar el tendón de Aquiles parcial y lágrimas completas |
| Estigmas de la enfermedad hepática: La paradoja de la disfunción hepática es que sus signos se encuentran fuera del abdomen. Estos llamados estigmas incluyen angiomas de araña (capilares dilatados) en las mejillas, agrandamiento de las glándulas parótidas, disminución del vello de las axilas, agrandamiento de los senos en un hombre, islas de enrojecimiento en las palmas y una miríada de otros hallazgos | Los estigmas de la enfermedad hepática se detectan mucho antes de que se hagan evidentes en el examen físico. Por ejemplo, el propio hígado puede comenzar a mostrar signos de inflamación antes de que se produzca una falla fulminante. Además, se pueden detectar cantidades muy pequeñas de ascitis, tan pequeñas como 50 cc, mucho antes del “cambio de líquido” que se observa en el examen físico con ascitis masiva. |
| Carrera interna de la cápsula: Un área profunda del cerebro llamada cápsula interna es uno de los sitios más comunes de accidente cerebrovascular. La condición produce una plétora de signos neurológicos que pueden demostrarse, involucrando nervios craneales, músculos, sensación, reflejos y marcha. En esta sesión, el alumno realiza una serie de maniobras de la cabeza a los pies que ayudan a identificar la ubicación del golpe. | La neurosonología es la capacidad de visualizar el flujo vascular al cerebro colocando el transductor a través de una de las cuatro ventanas en las que las estructuras óseas del cráneo están ausentes o delgadas, como el templo. Usando Doppler, la circulación anterior, media y posterior se visualiza y se evalúa para detectar estenosis, oclusión y para controlar los efectos de los fármacos anticoagulantes como el TPA. |
| Segundos sonidos cardiacos / división: El adulto sano tiene dos sonidos cardíacos normales (el familiar lub dub), que se produce cuando se cierran las válvulas cardíacas. El segundo sonido en realidad se compone de dos sonidos separados producidos por el cierre de la válvula aórtica y la válvula pulmonar. Aunque se cierran juntos, se vuelven asincrónicos después de una respiración profunda. Muchas variaciones sobre este tema (división exagerada o división paradójica o división fija) pueden referirse a condiciones específicas, como bloques de rama o defecto del tabique auricular, para nombrar dos. | La ecocardiografía es el estándar de oro para evaluar las válvulas cardíacas. La única limitación es la demora y el costo que implica la obtención del estudio. El Doppler de flujo de color se puede utilizar para evaluar a los pacientes en busca de insuficiencia valvular aórtica y mitral. Además, la detección de miocardiopatía hipertrófica en atletas jóvenes puede reducir la cantidad de muertes súbitas en esta población. |
| Mano: Muchas enfermedades muestran signos en la mano, desde el síndrome de Down (evidenciado por un pliegue adicional en la palma) hasta ciertos cánceres. La uña se ve afectada por trastornos que van desde la fibrosis quística hasta el cáncer de pulmón. En esta sesión, los estudiantes aprenden a leer la mano para todo, desde trastornos nerviosos hasta deformidades específicas de los dedos que, a su vez, predicen una enfermedad sistémica. | Sumerja la mano en un balde de agua y las imágenes de ultrasonido son bastante espectaculares involucrando las articulaciones, huesos, tendones, quistes, neuromas, dislocaciones y fracturas. Se pueden extraer cuerpos extraños tan pequeños como un aguijón de abeja con esta técnica de ruta de agua. |
| hombro: Al igual que la rodilla, la articulación del hombro suele verse afectada por lesiones y envejecimiento. Una serie de observaciones y maniobras pueden llevar al médico a sospechar fuertemente de un diagnóstico específico, como síndrome del manguito rotador o incluso dislocación articular. | El examen de ultrasonido del hombro permitirá identificar fácilmente las dislocaciones, separaciones, derrames y la ubicación de las inyecciones. |
| Evaluación de los ganglios linfáticos cervicales: Los ganglios linfáticos agrandados en el cuello se pasan por alto fácilmente. Su tamaño y presencia pueden indicar cáncer así como también respuestas a la terapia. | Todas las masas del cuello se localizan inicialmente y se biopsian mediante ecografía. Los proveedores de atención se volverán muy hábiles para seleccionar los ganglios linfáticos de todo el cuerpo utilizando ultrasonido, no solo en pacientes que tienen una masa en la parte posterior de la garganta. Al insertar el transductor endocavitario en la boca, los usuarios pueden determinar un absceso que se puede drenar quirúrgicamente a partir de un ganglio linfático agrandado médicamente tratable. Si de hecho se diagnostica un absceso, entonces se puede utilizar la ecografía como guía quirúrgica para mantener la aguja alejada de la arteria carótida. |
| Ascitis: La ascitis es la acumulación de líquido libre en el abdomen, alrededor de los órganos. La ascitis a menudo se asocia con enfermedad hepática, como la cirrosis, pero también se desarrolla en la insuficiencia cardíaca y el cáncer de ovario. Una técnica que involucra percusión detecta fluido. | Siempre se debe verificar con ultrasonido antes de realizar paracentesis o se corre el riesgo de causar enterotomías inadvertidas. Los pacientes obesos a menudo se diagnostican erróneamente con ascitis después de que se observa un “cambio de fluido” falso positivo en el examen físico. |
| Examen rectal: Muchos cánceres de colon se encuentran en el recto y muchos de ellos están al alcance del dedo examinador. Además, el examen rectal es una forma útil de palpar la próstata y otras patologías pélvicas. | El transductor endorrectal es una forma segura y cómoda de medir el tamaño de la próstata, así como una prueba de detección de cualquier tumor. |
| La evaluación de la masa escrotal: | Una masa, o bulto, en el testículo es un posible síntoma de una enfermedad infecciosa, un tumor o una hernia. La ecografía puede distinguir las etiologías infecciosas de los tumores y de las hernias con bastante facilidad en el escroto. |
| Ultrasonido de cabecera: El uso de ultrasonido portátil al lado de la cama puede identificar líquido en el pulmón, liberar sangre en el abdomen y determinar si el paciente está deshidratado o sobrecargado de líquido al estudiar una vena central. La tecnología en esta área está evolucionando rápidamente y un ultrasonido podría estar algún día entre los contenidos del bolsillo del saco blanco. | Muchas aplicaciones adicionales: Ultrasonido pelvico: En pacientes embarazadas en el primer trimestre, la ecografía endovaginal pélvica puede identificar la ubicación del embarazo y proporcionar información de pronóstico sobre la viabilidad hasta las 5 semanas de edad gestacional. En pacientes no embarazadas se demostró que las consultas de obstetricia / ginecología no son capaces de palpar de forma fiable masas anexiales hasta que superan los 4 cm. Mediante ecografía endovaginal, los estudiantes identificarán masas de menos de 1 cm, así como la presencia de líquido libre y el grosor de la franja endometrial. |
Referencias:
SonoSim (2023) Estudiantes: Capacitación de estudiantes de medicina y enfermería en ultrasonografía. https://sonosim.com/es/who-we-train/training-students/
- Published in Enseñanza Médica
VirtaMed revoluciona el entrenamiento ortopédico con el lanzamiento del módulo de simulación de reparación de meniscos

Experimente reparaciones realistas de desgarros de menisco con la nueva e innovadora solución de entrenamiento de VirtaMed
Zúrich, Suiza – VirtaMed, proveedor líder de simuladores de formación médica, anunció el lanzamiento de su módulo de reparación de meniscos. Este nuevo módulo innovador permite a los alumnos practicar y realizar una variedad de técnicas para reparar diferentes tipos de desgarros de menisco. El módulo incluye simulaciones para la técnica all-inside, la técnica outside-in, la técnica de extracción transtibial para la reparación de la raíz meniscal y la reparación de la rampa meniscal utilizando un enfoque posteromedial de dos portales.El Módulo de Reparación de Meniscos ha sido desarrollado por VirtaMed en colaboración con el reconocido cirujano ortopédico
Profesor Romain Seil , quien cuenta con más de 20 años de experiencia en el campo de la artroscopia y la reparación de meniscos. El módulo se basa en el trabajo anterior de VirtaMed en el desarrollo de simuladores de entrenamiento ortopédico innovadores y ha sido financiado por una subvención europea a la innovación. El profesor Seil y su equipo en el
Centro Hospitalario de Luxemburgo (CHL) comprometieron su amplio conocimiento y experiencia para el desarrollo de este módulo.

“Estamos encantados de lanzar este nuevo e innovador módulo de simulación que brindará a los estudiantes de ortopedia una experiencia educativa y realista para la reparación de meniscos”, dijo el profesor Seil. “La tecnología de VirtaMed ofrece una forma segura y eficaz para que los alumnos practiquen y perfeccionen sus habilidades, sin correr el riesgo de dañar a los pacientes reales”.
“Estamos orgullosos de haber creado un módulo de formación que proporciona un nivel de realismo y precisión sin precedentes”, dijo el coordinador del proyecto de VirtaMed, Claude Hoeltgen. “Creemos que este módulo ayudará a mejorar el estándar de atención de los pacientes al proporcionar a los alumnos los conocimientos y las habilidades que necesitan para reparar los desgarros de menisco de manera eficaz”.

Para ver el módulo de reparación de meniscos en acción, mire el video de YouTube que demuestra sus características y capacidades.
Para obtener más información, visite VirtaMed | Simulador ArthroS™ para entrenamiento en artroscopia de rodilla, hombro, cadera y tobillo .
Acerca del Centro Hospitalario de Luxemburgo
El Centro Hospitalario de Luxemburgo (CHL) es un hospital público de la ciudad de Luxemburgo, un centro de diagnóstico, atención, tratamiento, hospitalización, investigación y educación. Su departamento de cirugía ortopédica está reconocido como centro docente por la Sociedad Internacional de Artroscopia, Cirugía de Rodilla y Medicina Deportiva Ortopédica (ISAKOS) así como por la Sociedad Europea de Traumatología Deportiva, Cirugía de Rodilla y Artroscopia (ESSKA), y publica alrededor de 50 artículos científicos por año. Para obtener más información, visite www.chl.lu.
Acerca de VirtaMed
VirtaMed es el líder mundial en educación médica basada en datos, que utiliza simuladores de realidad mixta para intervenciones diagnósticas y terapéuticas mínimamente invasivas en ortopedia, urología, ginecología y obstetricia y cirugía general. Combinando gráficos de realidad virtual con instrumentos originales y modelos anatómicos para una respuesta táctil realista, VirtaMed se asocia con sociedades médicas, empresas de dispositivos médicos e instituciones de enseñanza.
- Published in Enseñanza Médica
10 Razones por las que su centro necesita un simulador VirtaMed

¿Qué pueden aportar nuestros simuladores a su programa de formación quirúrgica? Aquí tiene los 10 motivos que nos manifiestan con más frecuencia los hospitales y centros de formación que ya han integrado nuestra realidad virtual a sus programas formativos:
1. Una sola plataforma para diferentes simuladores y campos quirúrgicos
En una única plataforma se pueden poner en práctica múltiples simuladores, disciplinas y especializaciones. Por ejemplo, la formación en artroscopia de rodilla, hombro, cadera y tobillo (ArthroS™) puede realizarse en el mismo simulador que la formación en ginecología o urología (UroS™, GynoS™). La plataforma de simulación también se podrá ampliar a otros procedimientos en el futuro.

2. Como en la vida real: Simulación fotorrealista de alta fidelidad en HD
Se combina el realismo extremo de los gráficos, los sangrados y el comportamiento de los fluidos para crear casos de pacientes virtuales completos. Los modelos anatómicos ofrecen la mejor respuesta táctil posible, dado que pueden manipularse igual que los pacientes reales y reaccionan con cada contacto.
A la izquierda: realidad virtual frente a imagen real en quirófano

3. Los instrumentos originales facilitan la transferencia de habilidades al quirófano
Los instrumentos originales adaptados proporcionan una experiencia de simulación completa y la familiarización con las herramientas quirúrgicas reales. Se pueden utilizar resectoscopios, cámaras, cuchillas, pinzas o pinzas sacabocados para los procedimientos diagnósticos o quirúrgicos. El uso de instrumentos originales en la formación facilita la trasferencia de habilidades al quirófano.

4. La capacitación guiada ahorra tiempo de instrucción y de quirófano
SimProctor™ es una característica especial de los simuladores VirtaMed. Las vistas externas, las pistas de colores y las herramientas fantasma enseñan a los alumnos a realizar tareas diversas, entre ellas, cómo sujetar los instrumentos y cómo completar los pasos individuales de los procedimientos. SimProctor™ integra las mejores prácticas con los conocimientos clínicos de los principales líderes de opinión internacionales en simulación, reduciendo así el tiempo de instrucción dirigido por su personal clave y el preciado tiempo de quirófano.

5. Reducción de los costes de capacitación quirúrgica
Los simuladores reducen sus costes de material desechable durante la capacitación de los médicos. No importa si un médico necesita 2, 20, o 200 procedimientos para alcanzar un dominio completo, ya que no implica costes adicionales. Además, los costes de rotura pueden reducirse de manera significativa.

6. Progreso rápido en la curva de aprendizaje a través de una variedad infinita de patologías
Los simuladores de realidad virtual ofrecen una variedad interminable de patologías y anatomías basándose en datos de IRM/TC de pacientes reales. Los simuladores VirtaMed han sido diseñados para cubrir el 95% de la variabilidad de los casos que existen en la vida real, lo cual supondría años de prácticas si no se contara con la simulación. Los cursos de capacitación individuales pueden crearse con una formación específica para principiantes o incluso para médicos experimentados.

7. Capacitación en complicaciones en un entorno libre de riesgos
El cirujano se enfrenta a las mismas complicaciones que existen en el quirófano y aprende a reaccionar ante patologías complejas, hemorragias o malas condiciones de visión. La capacitación en complicaciones mediante el simulador prepara al cirujano para los retos que entrañan los pacientes reales sin poner a nadie en riesgo.

8. Evaluación objetiva del rendimiento mediante parámetros útiles
La evaluación objetiva es la base del aprendizaje. Tras cada procedimiento completado, el alumno recibe un informe de evaluación con los valores objetivo, como el tiempo empleado, los movimientos realizados con el instrumental, los puntos de referencia visualizados o las patologías extirpadas, entre muchos otros. El alumno también puede tomar capturas de pantalla en cualquier momento, y se guardará un vídeo del procedimiento junto con el informe de evaluación. Esto permite hacer un seguimiento de las mejoras y dar parte de los procedimientos más adelante.

9. Mayor calidad de atención y más seguridad para los pacientes
A través de la mejor formación quirúrgica disponible se aumenta la seguridad de los pacientes y la calidad de la atención en general. Los cirujanos están mucho más preparados para su primera intervención en quirófano y ya han aprendido a reaccionar frente a las complicaciones. Además, tienen una visión realista del procedimiento antes de llevarlo a cabo por primera vez en un paciente auténtico. Esta primera vez, los casos van mejor, los procedimientos se desarrollan con mayor fluidez y en menos tiempo, lo cual logra la mejora de la experiencia tanto para el médico como para el paciente.

10. Una ventaja competitiva – ¡Aumente su reputación!
Los simuladores de realidad virtual para la capacitación quirúrgica le aportan ventajas competitivas y mejoran su imagen. A los residentes les encanta utilizar tecnologías de última generación para obtener la mejor formación posible. Si quiere estar a la vanguardia de la innovación en capacitación quirúrgica, los simuladores VirtaMed son una excelente opción: ¡son los mejores simuladores de realidad virtual que existen en el mercado!

- Published in Enseñanza Médica
El papel de la ultrasonografía en el punto de atención en medicina.

Si bien los métodos tradicionales de realizar un examen físico son de importancia crítica, los profesionales de la salud que se vuelven expertos en el uso de la ecografía en el punto de atención adquieren un poder único. Las condiciones tales como los trastornos valvulares cardíacos que se deducen por auscultación se pueden visualizar y cuantificar mediante ultrasonidos. Los diagnósticos definitivos sensibles al tiempo, como la rotura de aneurismas aórticos abdominales, se realizan en minutos en lugar de horas. El diagnóstico diferencial del shock indiferenciado se reduce en cuestión de minutos mediante el uso de ultrasonido para evaluar la fracción de eyección cardíaca, la estimación no invasiva de las presiones venosas centrales mediante la visualización del diámetro y la variación en la vena cava inferior y la sobrecarga cardiaca derecha, pericardio derrame y pérdida de sangre intracorporal en las principales cavidades corporales.
La gama de aplicaciones clínicas para las que se está utilizando el ultrasonido de punto de atención se está expandiendo rápidamente de forma continua. Se ha informado una variedad de eficiencias de atención clínica. (Tabla 1) (Bassler) Los ejemplos incluyen pacientes con dolor en el flanco o hematuria, donde los riñones pueden evaluarse por la presencia de hidronefrosis, quistes renales o distorsión de la arquitectura renal consistente con una masa renal. Además, la vejiga se puede evaluar con ultrasonido para estimar el volumen y confirmar la expulsión ureteral de la orina hacia la vejiga usando Doppler. La presencia de estos chorros de vejiga confirma la permeabilidad de los uréteres, evitando una tomografía computarizada (TC) innecesaria.
El grosor íntimo-medial de la arteria carótida se puede medir como una prueba de detección de aterosclerosis. La ecografía tiene una sensibilidad del 100% para el diagnóstico de aneurismas aórticos abdominales. En pacientes con un brazo o una pierna inflamados, se puede detectar fácilmente una trombosis venosa profunda al lado de la cama sin tener que anticoagular al paciente mientras se espera una ecografía. Se ha demostrado que diferenciar la celulitis simple de la necesidad de drenar quirúrgicamente un absceso es superior con la ecografía. Las fracturas de huesos largos se pueden diagnosticar y reducir con guía ecográfica. Muchas veces, los cuerpos extraños se pueden localizar y eliminar sin necesidad de guía fluoroscópica. Los procedimientos con aguja se pueden hacer más seguros y oportunos cuando se realizan bajo la guía ecográfica. Esto incluye paracentesis, toracocentesis, artrocentesis, pericardiocentesis, punción lumbar, anestesia regional y acceso vascular.
La tecnología de ultrasonido portátil al lado de la cama significa que esta tecnología virtualmente libre de riesgo es accesible de inmediato en todo el hospital y las clínicas comunitarias. Esto disminuirá la dependencia de las tomografías computarizadas como pruebas iniciales de imágenes y reducirá la exposición de los pacientes a la radiación ionizante. La ecografía es de importancia crítica en la atención pediátrica, ya que los niños son particularmente susceptibles a los riesgos a largo plazo de la radiación ionizante. (Chen, Levy, Brenner). Al realizar una evaluación inicial del paciente con ultrasonido, los médicos se inclinarán por utilizar tomografías computarizadas enfocadas en lugar de TC de cuerpo completo. También conducirá a la detección temprana de ciertas condiciones patológicas que de otro modo no serían posibles, y brindará una atención médica rentable.
| Tabla 1: beneficios clínicos de la ecografía en el punto de atención |
| ANESTESIA / MANEJO DEL DOLORCapacidad mejorada para proporcionar anestesia regional con guía de imágenes (Stone 2007, Liebmann, Chan 2007) |
| CUIDADO CRÍTICOMejorar la eficiencia de las imágenes y disminuir la utilización de recursos en una UCI (Karabinis, Karakitsos, Palepu)Método no invasivo para estimar la presión venosa central (Nagdev)Evaluación de la colocación del tubo endotraqueal (Ma, Milling 2005)Método no invasivo para estimar el índice cardíaco y la presión venosa central (Gunst) |
| MEDICINA DE EMERGENCIADisminución de la duración de la estadía (LOS) en el servicio de urgencias por 22 a 52 minutos para los casos de colecistitis aguda (que se presentan durante las horas normales y posteriores, respectivamente) (Blaivas 1999)Disminución del LOS en el DE desde los minutos 225 hasta los minutos 95 tras la evaluación de trombosis venosa profunda (TVP) en el ED (Theodoro, Blaivas 2000)Disminuye el tiempo promedio hasta el diagnóstico de AAA roto en el servicio de urgencias de 83 minutos a 5.4 minutos y reduce la mortalidad del 72 por ciento al 40 por ciento. (Plummer)Capacidad mejorada para detectar desprendimiento de retina (zopilote), desprendimiento y hemorragia del cuerpo vítreo, cuerpo extraño intraocular y presión intracraneal elevada (Blaivas 2002)Habilidad mejorada para detectar rápidamente neumotórax (Kirkpatrick, Knudtson)Evaluación rápida de los resultados de la resucitación en pacientes con paro cardíaco (Salen)Evaluación de la colocación del tubo endotraqueal (Ma, Milling 2007) |
| ENFERMEDAD INFECCIOSACapacidad diagnóstica no invasiva mejorada para discriminar celulitis versus absceso (Squire, Tayal y Hasan 2006) |
| NEUROLOGÍA / NEUROCIRUGÍAProporciona un método no invasivo para medir la presión intracraneal (Tayal 2007, Harbison, Kimberly) |
| OBSTETRICIAMejora el manejo y reduce el tiempo hasta la atención operatoria en el contexto de un embarazo ectópico en un 69 por ciento (Mateer, Rodgerson) |
| OROMAXILLOFACIAL / OTOLARYNGOLOGYDiagnóstico y evaluación en tiempo real de fracturas y reducción de hueso nasal (Park)Mejor diagnóstico y drenaje del absceso periamigdalino (Lyon) |
| MUSCULOESQUELETOCapacidad de artrocentesis con guía de imágenes (Freeman)Diagnóstico rápido de fracturas de costillas (Chan 2009)Detección de roturas de tendón (LaRocco)Permite un diagnóstico rápido de huesos fracturados y permite un método sin radiación para la reducción de fracturas guiada por imágenes en tiempo real (Engin, Patel, Marshburn, Chen & Kim 2007) |
| PEDIATRÍAMejora de la eficacia de la cateterización de la vejiga en bebés y niños pequeños (Chen 2005, Baumann 2008) y mejora en la satisfacción del cuidador con la atención (Baumann 2007)Exitosa documentación del reemplazo del tubo gástrico sin el uso de radiación ionizante (Wu)Mejora de las tasas de acceso vascular en pacientes pediátricos de difícil acceso (Doniger, Froehlich)Mejora en el manejo de la infección pediátrica de partes blandas (Sivitz)Detección de derrame de cadera en la cabecera de la cama durante la cojera (Vieira)Detección de la estenosis pilórica en el lado de la cama (Malcolm)Diagnóstico rápido y reducción de fracturas (Chen) |
| ATENCIÓN PRIMARIAProporciona un método confiable y eficiente de detección de AAA (Kuhn, Tayal 2003)Reduce la incidencia de bloqueos nerviosos fallidos en un porcentaje de 86 y reduce el tiempo de descarga (en comparación con la anestesia general) en un porcentaje de 75. (Abrahams, O’Donnell) |
| ORIENTACIÓN DE PROCEDIMIENTOMayor eficacia, eficiencia y seguridad para una variedad de procedimientos, incluida la colocación de una vía venosa central, pacientes con acceso vascular periférico difícil (Stone & Nagdev 2010, Bauman), paracentesis (Nazeer), toracocentesis (Barnes, Feller-Kopman, Jones), artrocentesis, punción lumbar (Ferre, Peterson, Stiffler), aspiración vesical suprapúbica (Titus) entre otros (Tayal V, Leung, Nomura, Costantino, Milling) Disminución de la tasa de neumotórax iatrogénico después de una toracentesis de 18 a 3 por ciento (Raptopoluos) |
| TRAUMATiempo reducido para el diagnóstico de derrame pericárdico después de un traumatismo de tórax (Plummer, Rozycki)Menor tiempo de atención quirúrgica en el contexto de un trauma y disminución de la duración total de la estadía en el hospital por 29% (Melniker, Nelson) |
| UROLOGÍAMétodo no invasivo para medir los volúmenes de la vejiga (Baumann 2007 y 2008, Palese)Método no invasivo para detectar fracturas de pene (Nomura 2010) |
| VASCULARProporciona un método rápido y eficiente de detección de TVP al lado de la cama (escalofrío) |
Obtenga más información sobre la solución de entrenamiento de ultrasonido SonoSim
Contáctenos Referencias
Abrahams MS, Aziz MF, Fu RF. et al. La guía ecográfica comparada con la neuroestimulación eléctrica para el bloqueo del nervio periférico: una revisión sistemática y metaanálisis de ensayos controlados aleatorios. Br J Anaesth 2009 Mar; 102 (3): 408-417. Epub 2009 Jan 26.
Bansal R, Agarwal SK, Tiwari SC, y col. Un estudio prospectivo aleatorizado para comparar la inserción del catéter yugular interno de doble luz guiada por ultrasonido y no guiada por ultrasonido como un acceso de hemodiálisis temporal. Ren Fail 2005; 27 (5): 561-564.
Barnes TW, Morgenthaler TI, Olson EJ, y col. Toracocentesis guiada por ecografía y tasa de neumotórax. J Clin Ultrasound 2005 Dec; 33 (9): 442-446.
Bassler D, Snoey ER, Kim J. Ecografía abdominal dirigida a objetivos: Impacto en la toma de decisiones en tiempo real en el departamento de emergencias. J Emerg Med 2003 May; 24 (4): 375-378.
Bauman M, Braude D, Crandall C. Ultrasonido-guía vs. técnica estándar en pacientes con acceso vascular difícil por técnicos de urgencias. Am J Emerg Med 2009 Feb; 27 (2): 135-140.
Baumann B, McCans K, Stahmer S, et al. La ecografía vesical volumétrica realizada por enfermeras capacitadas aumenta el éxito del cateterismo en pacientes pediátricos. Am J Emerg Med 2008 Jan; 26 (1): 18-23.
Baumann BM, McCans K, Stahmer SA, y col. Satisfacción del cuidador y del proveedor de atención médica con el ultrasonido volumétrico de la vejiga. Acad Emerg Med 2007 Oct; 14 (10): 903-907.
Blaivas M, Harwood RA, Lambert MJ. Disminuir la duración de la estancia con un examen de ultrasonido de emergencia de la vesícula biliar. Acad Emerg Med 1999 Oct; 6 (10): 1020-1023.
Blaivas M, Theodoro D, Sierzenski PR. Un estudio de ultrasonografía ocular de cabecera en el departamento de emergencia. Acad Emerg Med 2002 Aug; 9 (8): 791-799.
Blaivas M, Lambert MJ, Harwood RA, et al. Doppler de extremidades inferiores para trombosis venosa profunda: ¿pueden los médicos de urgencias ser precisos y rápidos? Acad Emerg Med, febrero de 2000; 7 (2): 120-126.
Brenner DJ, Hall EJ. Tomografía computarizada: una fuente cada vez mayor de exposición a la radiación. N Engl J Med 2007 noviembre; 357 (22): 2277-2284.
Buzzard AK, Linklater DR. Desprendimiento de retina pediátrico debido a la enfermedad de Coats diagnosticada con ecografía del departamento de emergencia de cabecera. J Emerg Med 2009; 37 (4): 390-392.
Chan VW, Perlas A, McCartney CJ, et al. La guía de ultrasonido mejora la tasa de éxito del bloqueo del plexo braquial axilar. Can J Anaesth 2007 Mar; 54 (3): 176-182.
Chan SS. Ultrasonido de cabecera de emergencia para el diagnóstico de fracturas costales. Am J Emerg Med 2009 Jun; 27 (5): 617-620.
Chen L, Hsiao A, Moore C, Santucci K. Utilidad de la ecografía vesical antes de la cateterización uretral en niños. Acad Emerg Med 2004 May; 11 (5): 598 Resumen.
Chen L, Hsiao AL, Moore CL, y col. Utilidad de la ecografía de cabecera antes de la cateterización uretral en niños pequeños. Pediatría 2005 Jan; 115 (1): 108-111.
Chen L, Baker MD. Nuevas aplicaciones del ultrasonido en medicina de urgencias pediátricas. Pediatr Emerg Care 2007 Febrero; 23 (2): 115-123; prueba 124-126.
Chen L, Kim Y, Moore CL. Diagnóstico y reducción guiada de fracturas de antebrazo en niños usando ultrasonido de cabecera. Pediatr Emerg Care 2007 Aug; 23 (8): 528-531.
Costantino TG, Parikh AK, Satz WA, y col. Acceso intravenoso periférico guiado por ecografía versus abordajes tradicionales en pacientes con acceso intravenoso difícil. Ann Emerg Med 2005 Nov; 46 (5): 456-461.
Doniger SJ, Ishimine P, Fox JC, y col. Ensayo controlado aleatorizado de colocación de catéter intravenoso periférico guiado por ultrasonido versus técnicas tradicionales en pacientes pediátricos de difícil acceso. Pediatr Emerg Care 2009 Mar; 25 (3): 154-159.
Dubois L, Leslie K, Parry N. FACTS Survey: evaluación enfocada con sonografía en el uso de traumatismos entre residentes canadienses que se capacitan en cirugía general. J Trauma 2010 Oct; 69 (4): 765-769.
Engin G, Yekeler E, Güloglu R, y col. Radiografía estadounidense versus convencional en el diagnóstico de fracturas esternal. Acta Radiol 2000 May; 41 (3): 296-299.
Ferre RM, Sweeney TW. Los médicos de urgencias pueden obtener fácilmente imágenes de ultrasonido de puntos de referencia anatómicos relevantes para la punción lumbar. Am J Emerg Med 2007 Mar; 25 (3): 291-296.
Freeman K, Dewitz A, Baker WE. Artrocentesis de cadera guiada por ultrasonido en el DE. Am J Emerg Med 2007 Jan; 25 (1): 80-86.
Froehlich CD, Rigby MR, Rosenberg ES, y col. La colocación del catéter venoso central guiada por ultrasonido disminuye las complicaciones y disminuye los intentos de colocación en comparación con la técnica histórica en una unidad de cuidados intensivos pediátricos. Crit Care Med 2009 Mar; 37 (3): 1090-1096.
Feller-Kopman D. Toracocentesis guiada por ultrasonido. Cofre 2006 Jun; 129 (6): 1709-1714.
Gunst M, Ghaemmaghami V, Sperry J, y col. Precisión de la función cardíaca y las estimaciones del estado del volumen mediante la evaluación ecocardiográfica al lado de la cama en trauma / cuidados críticos. J Trauma 2008 Sep; 65 (3): 509-516.
Harbison H, Shah S, Noble V. Validación de las mediciones del diámetro de la vaina del nervio ocular con ultrasonido. Acad Emerg Med 2006; 13: S198-b-199S-b Resumen.
Jones PW, Moyer JP, Rogers JT, et al. Toracocentesis guiada por ultrasonido: ¿es un método más seguro? Cofre 2003 Feb; 123 (2): 418-423.
Karabinis A, Fragou M, Karakitsos D. Ultrasonido de cuerpo entero en la unidad de cuidados intensivos: un nuevo rol para una técnica envejecida. J Crit Care 2010 Sep; 25 (3): 509-513.
Karakitsos D, Labropoulos N, De Groot E, et al. Cateterización guiada por ultrasonido en tiempo real de la vena yugular interna: una comparación prospectiva con la técnica histórica en pacientes críticos. Crit Care 2006; 10 (6): R162.
Kendall JL, Hoffenberg SR, Smith RS. Historia de la emergencia y la ecografía de cuidados críticos: la evolución de un nuevo paradigma de imágenes. Crit Care Med 2007 May; 35 (5 Suppl): S126-S130.
Kimberly HH, Shah S, Marill K, y col. Correlación del diámetro de la vaina del nervio óptico con la medición directa de la presión intracraneal. Acad Emerg Med 2008 Feb; 15 (2): 201-204.
Kirkpatrick AW, Sirois M, Laupland KB, y col. Ecografía torácica manual para la detección de neumotórax postraumáticos: la evaluación focalizada ampliada con ecografía para trauma (EFAST). J Trauma 2004 Aug; 57 (2): 288-295.
Knudston JL, Dort JM, Helmer SD, y col. Ecografía realizada por el cirujano para el neumotórax en el conjunto de traumatismos. J Trauma 2004 Mar; 56 (3): 527-530.
Kobal SL, Trento L, Baharami S, et al. Comparación de la eficacia de la ecografía manual con el examen físico cardiovascular de cabecera. Soy J Cardiol 2005 1 de octubre; 96 (7) 1002-1006.
Kuhn M, Bonnin RL, Davey MJ, y col. Ecografía del departamento de emergencia para el aneurisma aórtico abdominal: accesible, precisa y ventajosa. Ann Emerg Med 2000 Sep; 36 (3): 219-223.
Lanoix R, Leak LV, Gaeta T, y col. Una evaluación preliminar de ultrasonido de emergencia en el marco de un programa de capacitación en medicina de emergencia. Am J Emerg Med 2000 Jan; 18 (1): 41-45.
LaRocco BG, Zlupko G, Sierzenski P. Diagnóstico por ultrasonido de la ruptura del tendón del cuádriceps. J Emerg Med 2008 Oct; 35 (3): 293-295.
Leung J, Duffy M, Finckh A. La cateterización de la vena yugular interna guiada por ultrasonografía en tiempo real en el departamento de emergencia aumenta las tasas de éxito y reduce las complicaciones: un estudio aleatorizado y prospectivo. Ann Emerg Med 2006 Nov; 48 (5): 540-547.
Levy JA, Noble VE. Ecografía de cabecera en medicina de emergencia pediátrica. Pediatría 2008 May; 121 (5): e1404-1412.
Liebmann O, Price D, Mills C, et al. Viabilidad de los bloqueos nerviosos guiados por ultrasonografía de antebrazo de los nervios radial, cubital y mediano para procedimientos de mano en el departamento de emergencia. Ann Emerg Med 2006 Nov; 48 (5): 558-562.
Lyon M, Blaivas M. Ultrasonido intraoral en el diagnóstico y tratamiento de sospecha de absceso periamigdalino en el servicio de urgencias. Acad Emerg Med 2005 Jan; 12 (1): 85-88.
Ma G, Davis DP, Schmitt J, y col. La sensibilidad y especificidad de la ecografía transcricotiroidea para confirmar la colocación del tubo endotraqueal en un modelo de cadáver. J Emerg Med 2007 May; 32 (4): 405-407.
Madill JJ. Detección de neumotórax torácico en vuelo de neumotórax en combate. J Emerg Med 2010 Aug; 39 (2): 194-197.
Malcolm GE 3rd, Raio CC, Del Rios M, y col. Viabilidad del diagnóstico médico de emergencia de la estenosis pilórica hipertrófica mediante ecografía en el punto de atención: una serie de casos multicéntricos. J Emerg Med 2009 Oct; 37 (3): 283-286.
Marshburn TH, Legome E, Sargsyan A, et al. Ultrasonido dirigido a objetivos en la detección de fracturas de huesos largos. J Trauma 2004 Aug; 57 (2): 329-332.
Mateer JR, Valley VT, Aiman EJ, y col. Análisis de resultados de un protocolo que incluye ecografía endovaginal de cabecera en pacientes con riesgo de embarazo ectópico. Ann Emerg Med 1996 Mar; 27 (3): 283-289.
Melniker LA, Leibner E, McKenney MG, et al. Ensayo clínico controlado aleatorizado de la ecografía limitada en el punto de atención para traumatismos en el servicio de urgencias: el primer ensayo del programa de evaluación de los resultados de la ecografía. Ann Emerg Med 2006 Sep; 48 (3): 227-235.
Miletic D, Fuchkar Z, Mraovic B, y col. Ultrasonografía en la evaluación del hemoperitoneo en bajas de guerra. Mil Med 1999 Aug; 164 (8): 600-602.
Miller AH, Roth BA, Mills TJ, y col. Guía de ultrasonido versus la técnica histórica para la colocación de catéteres venosos centrales en el departamento de emergencias. Acad Emerg Med 2002 Aug; 9 (8): 800-805.
Fresado TJ Jr, Rose J, Briggs WM, y col. Ensayo clínico aleatorizado y controlado de la asistencia de ultrasonografía limitada en el punto de atención de la canulación venosa central: el Tercer Estudio del Programa de Evaluación de Resultados de la Sonografía (SOAP-3). Crit Care Med 2005 Aug; 33 (8): 1764-1769
Fresado TJ, Jones M, Khan T, et al. Ultrasonido transtraqueal 2-d para la identificación de la intubación esofágica. J Emerg Med 2007 May; 32 (4): 409-414.
Moore CL, Gregg S, Lambert M. Rendimiento, capacitación, garantía de calidad y reembolso de ultrasonido de emergencia realizado por un médico en centros médicos académicos. J Ultrasonido Med 2004 Apr; 23 (4): 459-466.
Nagdev AD, Merchant RC, Tirado-Gonzalez A, et al. Medición ultrasonográfica a la cabecera del departamento de urgencias del índice de Caval para la determinación no invasiva de presión venosa central baja. Ann Emerg Med 2010 Mar; 55 (3): 290-295.
Nazeer SR, Dewbre H, Miller AH. Paracentesis asistida por ultrasonido realizada por médicos de urgencias frente a la técnica tradicional: un estudio prospectivo y aleatorizado. Amer J Emerg Med 2005 Mayo; 23 (3): 363-367.
Nomura JT, Leech SJ, Shenbagamurthi S, et al. Un ensayo controlado aleatorio de punción lumbar asistida por ultrasonido. J Ultrasonido Med 2007 Oct; 26 (10): 1341-1348.
Nomura JT, Sierzenski PR. Diagnóstico por ultrasonido de la fractura peneana. J Emerg Med 2010 Apr; 38 (3): 362-365.
O’Donnell BD, Ryan H, O’Sullivan O, et al. Bloqueo del plexo braquial axilar guiado por ultrasonido con 20 mililitros de mezcla de anestésico local versus anestesia general para cirugía de traumatismo de miembro superior: un ensayo controlado, aleatorio, prospectivo, cegado por el observador. Anesth Analg. 2009 Jul; 109 (1): 279-283.
Palepu GB, Deven J, Subrahmanyam M, y col. Impacto de la ecografía en la inserción del catéter venoso central en cuidados intensivos. Indian J Radiol Imaging. 2009 Jul-Sep; 19 (3): 191-198.
Palese A, Buchini S, Deroma L, y col. La efectividad del escáner de vejiga con ultrasonido para reducir las infecciones del tracto urinario. un metanálisis J Clin Nurs 2010 Nov; 19 (21-22): 2970-2979.
Park CH, Joung HH, Lee JH, et al. Utilidad de la ultrasonografía en el tratamiento de fracturas de huesos nasales. J Trauma 2009 Dec; 67 (6): 1323-1326.
Patel DD, Blumberg SM, Crain EF. La utilidad de la ecografía de cabecera para identificar fracturas y guiar la reducción de fracturas en niños. Pediatr Emerg Care 2009 Apr; 25 (4): 221-225.
Peterson MA, Abele J. Ultrasonido de cabecera para punciones lumbares difíciles. J Emerg Med, febrero de 2005; 28 (2): 197-200.
Plummer D, Brunnette D, Asinger R, et al. La ecocardiografía de urgencias mejora el resultado en la lesión cardíaca penetrante. Ann Emerg Med 1992 Jun; 21 (6): 709-712.
Raptopoulos V, Davis LM, Lee G, y col. Factores que afectan el desarrollo del neumotórax asociado con la toracocentesis. AJR Am J Roentgenol 1991 May; 156 (5): 917-20.
Rozycki GS, Feliciano DV, Ochsner M, y col. El papel de la ecografía en pacientes con posibles heridas cardíacas penetrantes: un estudio prospectivo multicéntrico. J Trauma 1999 Apr; 46 (4): 543-552.
Rodgerson JD, Heegaard WG, Plummer D, y col. El ultrasonido del cuadrante superior derecho del departamento de emergencia se asocia con un tiempo reducido para el diagnóstico y tratamiento de embarazos ectópicos rotos. Acad Emerg Med 2001 Apr; 8 (4): 331-336.
Salen P, Melniker L, Chooljian C, y col. ¿La presencia o ausencia de actividad cardíaca identificada ecográficamente predice los resultados de la resucitación de pacientes con paro cardíaco? Am J Emerg Med 2005 Jul; 23 (4): 459-462.
Shiver SA, Lyon M, Blaivas M, et al. Comparación prospectiva de la ecografía venosa de emergencia realizada por un médico y la venografía por TC para la trombosis venosa profunda. Am J Emerg Med 2010 Mar; 28 (3): 354-358.
Sivitz AB, Lam SH, Ramirez-Schrempp D, y col. Efecto del ultrasonido de cabecera en el manejo de la infección pediátrica de partes blandas. J Emerg Med 2010 Nov; 39 (5): 637-643.
Squire BT, Fox JC, Anderson C, y col. ABSCESS: sonografía de cabecera aplicada para una evaluación conveniente de las infecciones superficiales de los tejidos blandos. Acad Emerg Med 2005 Jul; 12 (7): 601-606.
Stamilio DM, McReynolds T, Endrizzi J, y col. Diagnóstico y tratamiento de un embarazo ectópico roto en un hospital de apoyo de combate durante la Operación Libertad Iraquí:
un informe y una crítica de un dispositivo sonográfico preparado para el campo. Mil Med 2004 Sep; 169 (9): 681-683.
Stiffler KA, Jwayyed S, Wilber ST, y col. El uso de ultrasonido para identificar los puntos de referencia pertinentes para la punción lumbar. Am J Emerg Med 2007 Mar; 25 (3): 331-334.
Stone MB, Price DD, Wang R. Bloque supraclavicular guiado por ultrasonido para el tratamiento de fracturas, dislocaciones y abscesos de las extremidades superiores en la sala de urgencias. Am J Emerg Med 2007 May; 25 (4): 472-475.
Stone MB, Nagdev A, Murphy MC, y col. Detección de ultrasonido de la posición de la guía durante el cateterismo venoso central. Am J Emerg Med 2010 Jan; 28 (1): 82-84.
Stone MB, Moon C, Sutijono D, y col. Visualización de la punta de aguja durante el acceso vascular guiado por ecografía: abordaje de eje corto frente a eje largo. Am J Emerg Med 2010 Mar; 28 (3): 343-347.
Sztajnkrycer MD, Baez AA, Luke A. Utilidad de la ecografía en la selección de pacientes en el contexto de desastre: un estudio preliminar. Ann Emerg Med 2004 Oct; 44 (4): S36 Resumen.
Tayal VS, Hasan N, Norton HJ, y col. El efecto de la ecografía de tejidos blandos en el tratamiento de la celulitis en el servicio de urgencias. Acad Emerg Med 2006 Apr; 13 (4): 384-388.
Tayal VS, Neulander M, Norton HJ, et al. Medición ecográfica en el departamento de emergencias del diámetro de la vaina del nervio óptico para detectar hallazgos de aumento de la presión intracraneal en pacientes adultos con lesiones en la cabeza. Ann Emerg Med 2007 Abr; 49 (4): 508-514.
Tayal VS, Graf CD, Gibbs MA. Estudio prospectivo de la precisión y el resultado del ultrasonido de emergencia para el aneurisma aórtico abdominal en dos años. Acad Emerg Med 2003 Aug; 10 (8): 867-871.
Tayal V, Pariyadath M, Norton J. Ensayo controlado aleatorizado de la artrocentesis periférica no rodilla guiada por ultrasonido en el departamento de emergencias. Acad Emerg Med 2006; 13: S122-b-123S-b Resumen.
Theodoro DL, Blaivas M, Duggal D, y col. El Doppler de extremidad inferior realizado por el médico de urgencias produce un ahorro de tiempo significativo. Acad Emerg Med 2002; 9: 541 Resumen.
Titus MO, blanco SJ. Aspiración suprapúbica del grifo de la vejiga en una mujer anciana. J Emerg Med 2006 May; 30 (4): 421-423.
Vieira RL, Levy JA. Ecografía de la cabecera para identificar derrames de cadera en pacientes pediátricos. Ann Emerg Med 2010 Mar; 55 (3): 284-288.
Warren JW. Infecciones del tracto urinario asociadas al catéter. Int J Antimicrob Agents 2001 Apr; 17 (4): 299-303.
Wu TS, Leech SJ, Rosenberg M, y col. El ultrasonido puede guiar con precisión el reemplazo del tubo de gastrostomía y confirmar el reemplazo correcto del tubo al lado de la cama. J Emerg Med Apr 2009; 36 (3): 280-284.
Referencias:
SonoSim (2023) Médicos: El papel de la ultrasonografía en el punto de atención en medicina https://taq.com.mx/wp-admin/post.php?post=10404&action=edit
- Published in Enseñanza Médica
VirtaMed y Medical Microinstruments se asocian para mejorar las habilidades de los cirujanos que realizan microcirugías robóticas complejas

Las simulaciones de realidad virtual de VirtaMed brindan capacitación avanzada para los cirujanos que utilizan el sistema robótico Symani® de MMI e introducen nuevas capacidades de prueba de productos.
Zúrich, Suiza, 26 de mayo de 2022 : VirtaMed , líder mundial en capacitación en simulación médica, y Medical Microinstruments (MMI) SpA , una empresa de robótica dedicada a mejorar los resultados clínicos de los pacientes que se someten a microcirugía, han anunciado una asociación en la que los cirujanos que utilizan Symani® de MMI Surgical System tendrá acceso a simulaciones quirúrgicas innovadoras, lo que conducirá al desarrollo de habilidades avanzadas y mejoras del sistema robótico.
Las microcirugías son una categoría de procedimientos quirúrgicos complejos que se centran en la cirugía reconstructiva y requieren aumento óptico, precisión y destreza. VirtaMed está desarrollando simulaciones quirúrgicas personalizadas para el sistema Symani que incluyen aspectos de realidad virtual (VR) y permiten realizar un seguimiento del entrenamiento en el propio sistema. Estas simulaciones habilitadas para realidad virtual permitirán a los cirujanos practicar una variedad de microcirugías utilizando el sistema robótico Symani y escenarios quirúrgicos simulados.
Esto proporcionará a MMI y a los cirujanos una variedad de beneficios, incluida la capacidad de mejorar y medir las habilidades quirúrgicas en un entorno seguro y simulado, y el acceso a información basada en datos sobre enfoques quirúrgicos que se pueden utilizar para realizar mejoras en el sistema Symani. A medida que las microcirugías robóticas continúan creciendo, las oportunidades para el desarrollo y la capacitación de productos avanzados son esenciales para mejorar la seguridad del paciente y los resultados.
“La confianza del cirujano y la seguridad del paciente son esenciales para obtener resultados exitosos. Esta creencia ha guiado nuestro enfoque de producto y asociación desde que se formó la empresa”, dijo Stefan Tuchschmid , Co-CEO de VirtaMed. “Nuestro equipo está emocionado de asociarse con MMI, cuyos microinstrumentos NanoWrist® realmente expanden las capacidades humanas en microcirugía. Al ofrecer a los cirujanos la oportunidad de usar simulaciones para practicar estas cirugías altamente complejas, creamos un entorno de mejora continua con un enfoque en la atención al paciente”.
El sistema quirúrgico Symani es la única plataforma robótica dedicada a la microcirugía que ofrece microinstrumentos de muñeca diseñados para mejorar la capacidad del cirujano para suturar anatomías delicadas, a las que puede resultar difícil acceder. El sistema combina los instrumentos NanoWrist®, que cuentan con la muñeca robótica más pequeña del mundo, con la tecnología NanoScale® para escalar los movimientos y reducir el temblor para ampliar los límites de la micro y supermicrocirugía. Juntas, estas innovaciones están destinadas a aumentar la destreza y la precisión, reducir las complicaciones y las reintervenciones y disminuir la curva de aprendizaje para realizar tareas microquirúrgicas complejas.
Además, la integración de las simulaciones de VirtaMed en el proceso de desarrollo de Symani permitirá a MMI probar repetida y eficientemente nuevas funciones y soluciones que optimizarán el ciclo de vida del producto.
“Buscábamos una solución portátil que demostrara la experiencia y las ventajas de Symani y al mismo tiempo brindara un entorno de capacitación en microcirugía realista”, dijo Mark Toland , director ejecutivo de MMI SpA. “En VirtaMed, hemos encontrado un socio que comparte nuestra misión de mejorar los resultados de los pacientes y la calidad de la atención a través de métodos de capacitación integrales, lo que nos permite enriquecer las experiencias de capacitación de nuestros cirujanos e impulsar la adopción de la microcirugía robótica”.
Acerca de VirtaMed
VirtaMed cree que la educación médica se brinda poderosamente a través de soluciones de simulación basadas en datos. Desde 2007, hemos desarrollado soluciones líderes para la capacitación fuera del quirófano porque creemos que los profesionales de la salud nunca deberían tener que realizar un procedimiento por primera vez en un paciente. Los simuladores de VirtaMed brindan la capacitación más realista y rentable disponible para los cirujanos laparoscópicos. Para obtener más información, visite nuestro sitio web .
Acerca de MMI SpA
Medical Microinstruments SpA (MMI) se fundó en 2015 cerca de Pisa, Italia, para mejorar el rendimiento quirúrgico mediante el desarrollo de un sistema robótico que permite a los cirujanos lograr mejores resultados en microcirugía. El sistema quirúrgico Symani combina innovaciones patentadas que incluyen los microinstrumentos de muñeca más pequeños del mundo, así como tecnologías de escala de movimiento y reducción de temblores. Juntas, estas poderosas capacidades permiten que más cirujanos realicen con éxito la microcirugía mientras expanden el campo de la supermicrocirugía. MMI cuenta con el respaldo de inversores internacionales en tecnología médica, incluidos Andera Partners, Panakes Partners, Fountain Healthcare Partners y Sambatech.
Para MMI SpA:
Sarah Lundberg, ejecutiva de cuentas sénior, Health+Commerce
sarahlundberg@healthandcommerce.com
Referencias:
VirtaMed (2022) VirtaMed and Medical Microinstruments Partner to Advance the Skills of Surgeons Performing Complex Robotic Microsurgeries. https://www.virtamed.com/en/news/virtamed-and-medical-microinstruments-partner/
- Published in Enseñanza Médica

