Cómo enfrentar los desafíos relacionados con las imágenes pediátricas con las soluciones de Carestream
Aprenda las técnicas detrás de la maximización de la eficiencia de la dosis para imágenes pediátricas.

Índice:
- Soluciones pediátricas para la adquisición de imágenes
- Soluciones pediátricas para el procesamiento de imágenes
- Soluciones pediátricas para la revisión y evaluación de imágenes
Las mejores prácticas de imágenes radiográficas siguen el principio de usar una dosis “tan baja como sea razonablemente posible” o “as low as reasonably achievable” (ALARA), (1) que equilibra las necesidades del paciente (dosis más baja) con la necesidad de producir una imagen con calidad adecuada para una interpretación confiable del examen.
Si bien el nivel de la dosis es un aspecto importante de la gestión de la eficiencia de la dosis para cualquier paciente, las imágenes radiográficas de pacientes pediátricos presentan varios desafíos únicos. El aumento de la sensibilidad a la radiación de los órganos y huesos en crecimiento, la expectativa de vida más prolongada de los niños y la amplia gama de hábitos corporales que abarca este grupo demográfico de pacientes significan que no es apropiado utilizar las mismas técnicas de adquisición y parámetros de procesamiento de imágenes que se utilizan para las imágenes médicas de adultos. La iniciativa “Back to Basics” de la campaña Image Gently fomenta el uso de prácticas de imágenes específicas para pediatría y es completamente coherente con los principios rectores en el enfoque de Carestream para estos importantes temas. (2, 3, 4)

Para brindar imágenes médicas de la más alta calidad con el uso más eficiente de la exposición a la radiación, es importante abordar cada paso en la cadena de formación de imágenes como parte de un sistema completo. El proceso de formación de imágenes se puede dividir naturalmente en tres etapas distintas: adquisición de imágenes, procesamiento de imágenes para visualización y revisión y evaluación de imágenes.
En este blog, revisaré en detalle cómo Carestream está enfrentando los desafíos de imágenes pediátricas a lo largo del proceso de formación de imágenes: adquisición de imágenes, procesamiento de imágenes para visualización y revisión, y evaluación de imágenes. Para entender más a fondo, lea nuestro documento informativo.
Soluciones pediátricas para la adquisición de imágenes
Receptor de imágenes médicas: La captura de la radiografía con el receptor de imágenes es la primera etapa de la formación de la imagen. La introducción de los productos detectores DRX inalámbricos de Carestream ha sido un gran paso adelante en la provisión de un detector de rayos X de alta calidad que se adapta perfectamente al flujo de trabajo de la UCIN y la UCI pediátrica. Además, el uso de una capa de centellador de cesio ayuda a garantizar la mejor calidad de imagen posible. El diseño prácticamente elimina los problemas que se pueden encontrar con el posicionamiento del paciente en un entorno clínico ocupado cuando se utiliza un sistema conectado.
La batería reemplazable también garantiza que el detector esté listo para usarse en cualquier momento. El panel CARESTREAM DRX Plus 2530C es un panel de formato pequeño, de alta resolución (separación de píxeles de 0,100 um) y alta eficiencia cuántica de detección (detective quantum-efficiency, DQE) que cabe fácilmente en la bandeja radiológica de una incubadora neonatal y es ideal para exámenes de mesa de las extremidades.
Técnicas de adquisición apropiadas: Además de utilizar un detector de alta eficiencia, también es fundamental utilizar las técnicas de adquisición adecuadas (p. ej., kVp, mAs y filtración) en la amplia gama de hábitos corporales pediátricos. Este rango de tamaños corporales, desde el paciente neonatal más pequeño hasta el adolescente más grande, requiere que las técnicas de adquisición se adapten al tamaño y a la edad de cada paciente. Para ayudar con este desafío, Carestream ofrece la posibilidad de seleccionar el tamaño corporal del paciente pediátrico (opcionalmente según el peso o la edad) de un rango de siete categorías, lo cual es una expansión de las categorías de tamaño recomendadas por la FDA. (5, 6)
Optimización y mejora de la captura pediátrica: Esta opción permite que el sistema elija parámetros de adquisición predeterminados y configuraciones de procesamiento de imágenes apropiadas para diferentes tamaños de pacientes y tipos de detectores. Esta capacidad proporciona una adquisición y visualización de imágenes más coherentes para pacientes dentro de un tamaño corporal y un rango de edad dados.
Cancelación de ruido inteligente: Uno de los avances recientes más importantes de Carestream es la cancelación de ruido inteligente (SNC), que tiene una relación directa con la selección de técnicas de adquisición. Esta nueva técnica de eliminación de ruido basada en inteligencia artificial facilita la reducción de la dosis en todos los ámbitos para todos los tamaños de pacientes y exámenes de radiografía general, pero conserva los detalles espaciales con precisión. (7)
Los estudios de los lectores cuidadosamente diseñados han demostrado que con un panel de yoduro de cesio, las adquisiciones a una velocidad ISO de 800 con SNC aplicada se calificaron como superiores en calidad de imagen en comparación con las adquisiciones a una velocidad ISO de 400 sin el uso de SNC. (7) Asimismo, para los paneles de oxisulfuro de gadolinio (GOS), las adquisiciones a una velocidad ISO de 500 se consideraron superiores en comparación con los exámenes correspondientes a una velocidad ISO de 320 sin SNC. En general, el 99 % de los pares de imágenes de dosis baja con SNC se calificaron como buenos o mejores que las imágenes de dosis nominal sin SNC.7 (Nota: la velocidad ISO tiene una relación inversa con el índice de exposición IEC. A medida que la exposición se reduce a la mitad, el EI de la IEC se reduce a la mitad, mientras que la velocidad ISO se duplica). Y cuando SNC se combina con otros métodos de gestión de dosis, como la filtración, (8) se puede lograr una reducción de dosis aún más grande.

La SNC beneficia considerablemente la calidad de la imagen en todos los exámenes para la familia de detectores DRX1 y DRX Plus. La SNC, junto con las mejores prácticas promovidas en la campaña Image Gently, puede proporcionar la máxima calidad de imagen con una dosis considerablemente reducida.
Detector DRX-L: Carestream ahora ofrece el detector DRX-L, 43 cm x 130 cm (17 in x 51 in), que está diseñado específicamente para imágenes de huesos largos y columna vertebral utilizando exposiciones de una sola toma que permiten una rápida adquisición y vista previa de imágenes, un flujo de trabajo simplificado y una dosis reducida en comparación con las imágenes panorámicas de varias tomas. Aunque es difícil comparar directamente el LLI de varias tomas con el de una sola toma en relación con la exposición a la radiación, en igualdad de condiciones (rejilla, SID, kVp y rendimiento de imágenes médicas del detector), el método LLI de varias tomas genera aproximadamente un 10 % más de dosis en general y 100 % más de dosis en las regiones anatómicas superpuestas.
Si se toma en cuenta el tiempo de espera prolongado asociado con LLI de varias tomas, donde el movimiento del paciente con frecuencia hace que se tenga que repetir el examen, la reducción de la dosis después de repeticiones reducidas también es una consideración importante.
Software SmartGrid: La dispersión de rayos X puede degradar considerablemente la calidad de la imagen si no se gestiona como parte del proceso de adquisición. El uso de una rejilla antidifusora reduce la cantidad de dispersión que llega a la placa de la imagen y mejora la calidad de la imagen. Pero un gran inconveniente del uso de una rejilla es el aumento necesario de la dosis para el paciente. Se recomienda encarecidamente medir el grosor del paciente como parte de la selección de la técnica óptima.
Las rejillas son apropiadas para partes del cuerpo con más de 12 cm de grosor, pero en pediatría, se pueden hacer excepciones para exámenes que contienen una cantidad sustancial de aire, como los exámenes torácicos.(9)
Sin embargo, los avances recientes en el procesamiento de imágenes han reemplazado la necesidad de usar una rejilla física con supresión de dispersión basada en software. El procesamiento con SmartGrid de Carestream ahora permite obtener imágenes de pacientes pediátricos sin una rejilla, lo que reduce la exposición a la radiación de estos pacientes.
Revisión de imágenes anteriores: Con el espíritu de impulsar la mejora continua y la coherencia, la función de revisión de imágenes previas de Carestream permite a los técnicos radiólogos revisar las adquisiciones anteriores del paciente en la pantalla de la consola. Las anteriores se obtienen de PACS (incluso de equipos de otros proveedores) a medida que el técnico radiólogo configura el examen actual. También se pueden revisar los factores de posicionamiento y técnica anteriores, lo que permite al técnico aprender y replicar los puntos más finos de buenos estudios previos. Con solo presionar un botón, las mismas técnicas se pueden copiar de un examen anterior al actual, lo que impulsa la coherencia entre los técnicos radiólogos.
Una vez que se adquiere una imagen, la visualización rápida de la imagen de vista previa permite al técnico radiólogo decidir rápidamente si la anatomía del paciente se capturó correctamente o si es necesario volver a tomar la imagen. Esto mejora la velocidad y la eficiencia involucradas a la hora de completar los exámenes, lo cual es particularmente importante en pacientes pequeños. Para ayudar, Carestream proporciona el Índice de exposición (EI) de la IEC para permitir una evaluación rápida de la cantidad de radiación que se utiliza para crear la imagen.(10, 11)
El Índice de desviación (DI) asociado permite una evaluación inmediata de la técnica de adquisición en comparación con el objetivo de exposición institucional para el examen específico. Esta retroalimentación instantánea, junto con los otros avances en la selección de técnicas descritos anteriormente, ayuda al técnico radiólogo a brindar una calidad de imagen más coherente desde el detector hasta el siguiente paso en la cadena de imágenes médicas: el procesamiento de imágenes.
Soluciones pediátricas para el procesamiento de imágenes
Procesamiento de imágenes EVP Plus y visualización: Una vez que se adquiere una imagen de alta calidad con la exposición más baja posible del paciente, es esencial realizar un procesamiento de imágenes adecuado que presente la información de diagnóstico de manera clara y más eficiente al radiólogo.
El software EVP Plus de Carestream, con tecnología del motor de procesamiento de imágenes Eclipse,(12) se puede adaptar para ajustar los parámetros de procesamiento de imágenes a las preferencias de un sitio individual.
Optimización y mejora de la captura pediátrica: Cuando se combina con la opción de mejora y optimización de captura pediátrica, los parámetros de procesamiento de imágenes también se pueden adaptar para mostrar las características clínicas de una manera más informativa en comparación con el uso de configuraciones de procesamiento de imágenes para adultos.

La descomposición de la banda de frecuencias múltiples, con reducción de ruido tradicional o SNC si está habilitada, y las capacidades de restauración de bordes controladas significan que se puede apreciar el contenido clínico disponible de las estructuras óseas en los pacientes más pequeños de la UCIN, así como el detalle trabecular de pacientes mayores más desarrollados, por ejemplo. Los detalles precisos y el menor contraste de la anatomía del paciente de la UCIN más pequeño requieren la acentuación de diferentes componentes de frecuencia que los de los adolescentes más grandes.
Visualización de tubo y catéter: Disponible para todos los tamaños de pacientes, la visualización de tubo y catéter utiliza una imagen guía creada automáticamente a partir de la adquisición original con procesamiento optimizado para una visualización más clara y sencilla de las líneas. Los ejemplos incluyen un catéter central de inserción periférica (PICC), un catéter venoso central y tubos, como gástrico nasal (NG) y endotraqueal (ET), que ayudan a evitar la repetición de imágenes médicas.
Soluciones pediátricas para la revisión y evaluación de imágenes
Aceptación y control de calidad: Una vez que se ha instalado un sistema de imágenes médicas y se ha adaptado a las preferencias de un sitio para la exposición del paciente y la “apariencia” de la imagen, es importante contar con un programa continuo de control de calidad (QC) que garantice la alta calidad continua de las imágenes entregadas al radiólogo que las va a interpretar. Hay varios aspectos en este tipo de programa de control de calidad y Carestream Health ha implementado varias capacidades en el sistema que permiten que un sitio rastree fácilmente muchos de los parámetros importantes.
En el frente, el paquete de la herramienta de calidad total DR (DR TQT) permite una evaluación eficiente del nivel de rendimiento actual del detector de rayos X digital. Además, el EI de la IEC permite una evaluación rápida de los niveles de exposición utilizados para adquirir las imágenes.
A nivel de departamento, nuestro software de análisis e informes administrativos permite al técnico o físico de control de calidad consultar todos los sistemas Carestream en la red institucional desde una sola ubicación central. Esto puede resaltar rápidamente niveles de exposición anómalos, altas tasas de repetición u otros problemas de calidad de imagen que pueden desarrollarse y brinda oportunidades para identificar y resolver problemas en una etapa temprana. En conjunto, estas capacidades del sistema pueden ayudar a los técnicos radiólogos a mantener su alto nivel de calidad de imagen y coherencia para que los diagnósticos sean confiables.
Carestream es compatible con los informes estructurados de dosis de radiación DICOM, lo que permite a las instituciones rastrear y supervisar todos los eventos de irradiación.
Las exigencias únicas de imágenes médicas pediátricas requieren un enfoque de todo el sistema para garantizar imágenes de alta calidad con la exposición más baja posible para pacientes pequeños. Carestream Health ofrece una gama de características y funcionalidades que garantizan que nuestros sistemas puedan proporcionar las mejores y las más seguras imágenes de radiografías posibles en toda la gama de exámenes clínicos para todos los pacientes pediátricos.

Lori Barski es científica de imágenes médicas en el Grupo de Ciencias de Datos de Carestream Health. Es responsable del desarrollo del procesamiento de imágenes y la optimización de la calidad de la imagen. Cuenta con 19 patentes y ha trabajado en Kodak/Carestream Health durante 40 años.
Referencias:
1 Miller, Donald & Schauer, David. (2015). The ALARA principle in medical imaging. AAPM Newsletter. 40. 38-40.
2 Bulas DI, et al. AJR Am J Roentgenol. May 2009; 192(5):1176-8. Image Gently: Why We Should Talk to Parents about CT in Children.
3 AJR Am J Roentgenol. May 2009; 192(5):1169-75. Image Gently Vendor Summit: Working Together for Better Estimates of Pediatric Radiation Dose from CT. Strauss KJ, et al.
4 Image Gently®: The Alliance for Radiation Safety in Pediatric Imaging. http://www.pedrad.org/associations/5364/ig/ (Consultado el 2012-09-27).
5 FDA guidance entitled “Premarket Assessment of Pediatric Medical Devices,” 2004-05-14.
http://www.fda.gov/downloads/MedicalDevices/DeviceRegulationandGuidance/GuidanceDocuments/UCM089742.pdf.
6 FDA guidance entitled “Guidance for Industry and Food and Drug Administration Staff: Pediatric Information for X-ray Imaging Device Premarket Notifications,” 2017-11-28. https://www.fda.gov/regulatory-information/search-fda-guidance-documents/pediatricinformation-x-ray-imaging-device-premarket-notifications (Consultado el 12 de julio de 2022).
7 Smart Noise Cancellation Processing: Providing a New Level of Clarity in Digital Radiography and a Foundation to Reduce Dose. https://www.carestream.com/blog/wpcontent/uploads/2022/05/white_paper_smart_noise_cancellation_low_dose_2000299_202203_ltr_en_2.pdf (Consultado el 2022-06-15).
8 Tugwell-Allsup JR, Morris RW, Thomas K, Hibbs R, England A. “Neonatal digital chest radiography – should we be using additional copper filtration?,” Br J Radiol. February 1, 2022; 95(1130):20211026. doi: 10.1259/bjr.20211026. Epub 2021-12-14. PMID: 34797726; PMCID: PMC8822573.
9 American Society of Radiologic Technologists. Best Practices in Digital Radiography. (2019). https://www.asrt.org/docs/defaultsource/research/whitepapers/asrt12_bstpracdigradwhp_final.pdf?sfvrsn=743d0370_16 (Consultado el 2022-06-28).
10 International Standard IEC 62494-1 (2008) Medical electrical equipment – exposure index of digital X-ray imaging systems – Part 1: definitions and requirements for general radiography. International Electrotechnical Commission, ISBN 2-8318-9944-3.
11 Seibert J.A., Morin R.L., “The standardized exposure index for digital radiography; an opportunity for optimization of radiation dose to the pediatric population,” Pediatric. Radiol. 41(5), (2011), 573-581.
12 https://youtu.be/4AS05QuGWd8 (Consultado el 2022-07-13).
Referencias:
Carestream (2023) DOCUMENTO INFORMATIVO: CÓMO ENFRENTAR LOS DESAFÍOS RELACIONADOS CON LAS IMÁGENES PEDIÁTRICAS CON LAS SOLUCIONES DE CARESTREAM. https://www.carestream.com/blog/2023/01/11/los-desafios-relacionados-con-las-imagenes-medicas-pediatricas/
- Published in Imagenología
¿Qué tan difícil es implementar el entrenamiento de realidad virtual?

‘Real Talk’ con el director de EMS sobre el aprendizaje inmersivo de siguiente nivel
Con el objetivo de que los estudiantes de EMS pasen más tiempo en el aula sin que los estudiantes estén físicamente en el salón de clases, Meghan Jaggars, directora del programa de paramédicos del Consejo Regional de EMS de Lowcountry en Charleston, Carolina del Sur, descubrió los pacientes de realidad virtual.

“Estamos haciendo mucho aprendizaje de estilo asíncrono e híbrido en nuestra región porque atendemos a una gran cantidad de condados, y es difícil programar el tiempo para que ellos conduzcan [al campus]. La idea de hacer algún tipo de realidad virtual o aumentada era algo que me interesaba mucho”.
Jaggars comenzó a usar pacientes de realidad virtual en agosto de 2022 y, en solo unos meses, está cantando las alabanzas del programa.
“Creo que el aprendizaje en línea es la forma en que va la capacitación. Es muy importante traer algo como pacientes de realidad virtual donde los estudiantes puedan incorporar el aprendizaje basado en escenarios en un entorno virtual y desde el interior de sus hogares”. Jaggars habló recientemente con pacientes de VR sobre cómo usa el programa para capacitar a sus estudiantes de EMS y lo que ha aprendido en el camino.
P: ¿Cómo está utilizando VRpatients?
R: Lo usamos durante nuestro tiempo de laboratorio. Tengo una clase bastante grande para el tamaño de la instalación y la cantidad de adjuntos que tengo. Durante nuestro tiempo de laboratorio, dividimos a los estudiantes en grupos y algunos trabajarán con pacientes de realidad virtual, mientras que otros realizarán simulaciones de alta fidelidad con adjuntos.
Los estudiantes también usan pacientes de realidad virtual en casa. Si tienen sus propios auriculares, los animo a que los usen; sin embargo, me encanta que los pacientes de realidad virtual puedan ejecutarse en el navegador web de una computadora para que aún puedan participar de esa manera. Realmente se suma a la cantidad de veces que pueden experimentar una simulación.

P: ¿Qué fue lo que más le entusiasmó cuando comenzó a usar VRpatients?
R: VRpatients se centra en EMS. Muchas de las otras plataformas de realidad virtual que vimos estaban más orientadas a las instalaciones y no tanto al entorno fuera de las instalaciones.
Hacer que los estudiantes ingresen a un espacio simulado que no está dentro de una clínica marca la diferencia. Tienes que profundizar un poco más y tomar muchas pistas de contexto y me gusta que la plataforma VRpatients haga un buen trabajo al incorporar lo desconocido en los escenarios.
Podemos hacer nuestra mejor simulación con maniquíes de alta fidelidad en el aula y siempre hay un elemento de simulación. VRpatients hace un buen trabajo al sumergir completamente a los estudiantes en esa realidad.
P: ¿Cuál fue su mayor sorpresa cuando comenzó a usar VRpatients?
R: Los gráficos siempre me sorprenden. Puedo ajustar ciertas cosas en el back-end como administrador y luego ver cómo se desarrolla en el escenario. Me sorprende que las computadoras puedan hacer eso.
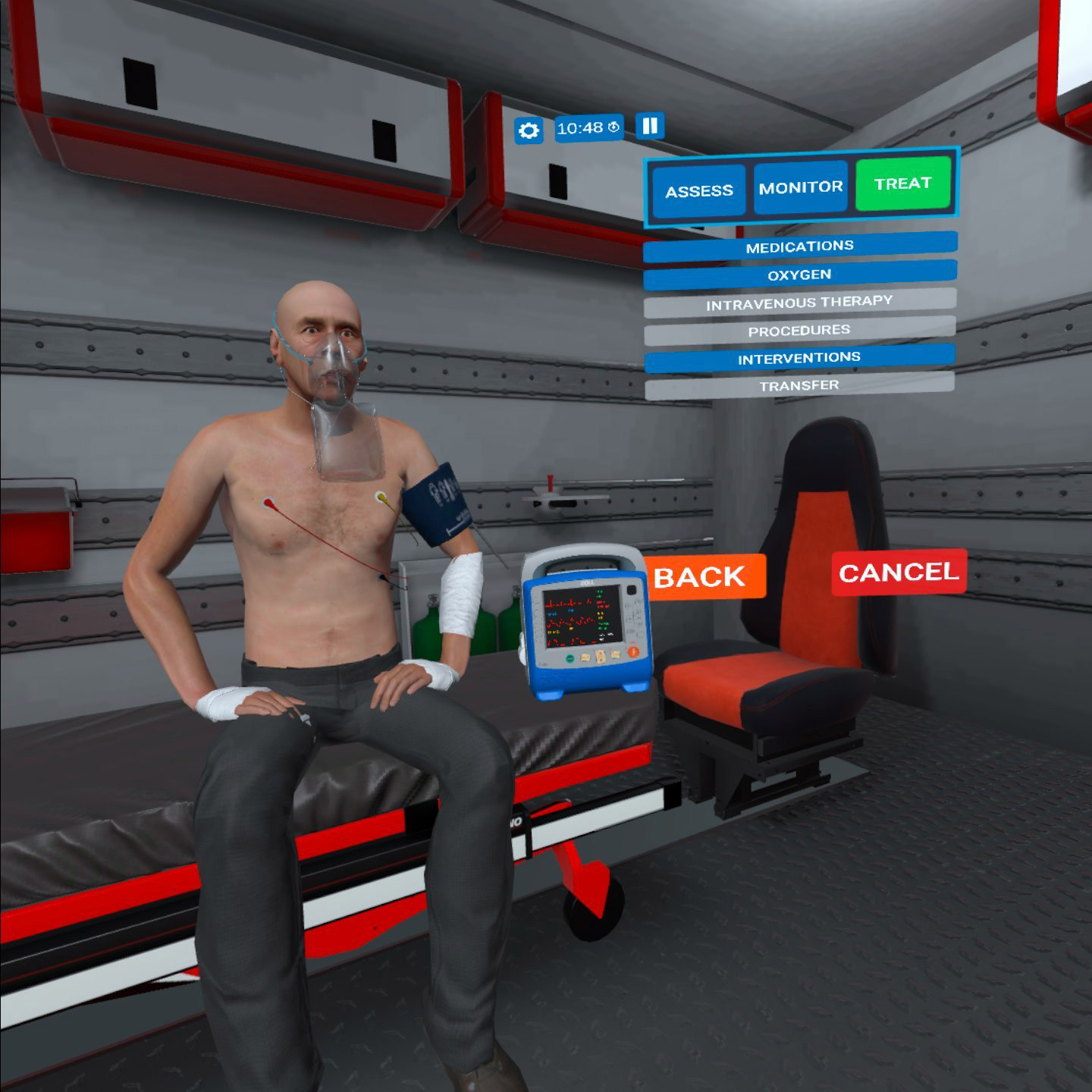
P: ¿Cómo fue la curva de aprendizaje cuando comenzaste a usar VRpatients?
R: Cada vez que obtienes algo nuevo y brillante, quieres probarlo, así que inicias sesión y miras todo. Pensé, no hay forma de que pueda aprender esto y soy bastante bueno con las computadoras.
Pronto, comenzó a ser más natural porque [el proceso de incorporación] lo guía a través de cómo usar el software desde el principio hasta el final, por lo que no importa dónde se encuentre en ese espectro de comodidad con la plataforma, todavía está capaz de utilizarlo.
Cada vez me lleva menos y menos tiempo y eso se debe a que [la incorporación] me dio una buena base para comprender lo que estaba haciendo en la plataforma y por qué funcionaba de esa manera.
Me encanta que VRpatients tenga una buena base de escenarios que ya están hechos. Obtener orientación a lo largo de todo el proceso de creación me entusiasmó con la posibilidad de lo que podría construir por mi cuenta y cómo podría adaptar los escenarios para satisfacer las necesidades de mis alumnos.
La atención al cliente también es de primera categoría. Siempre hay alguien ahí para responder mis preguntas.
H2: ¿Cómo han reaccionado los estudiantes al usar pacientes de RV?
Todos estaban muy emocionados con la idea de usarlo porque es como un videojuego. Tengo todas las reposiciones generacionales en mi clase actual con mi estudiante mayor a mediados de los 50 y el más joven tiene 19, pero todos estaban muy emocionados.
Donde se frustraron fue que no se pueden tomar atajos con los pacientes de RV. Tenían que hacer buenas valoraciones. Tienen que hacer las cosas de manera lineal y no saltarse los pasos, por lo que los obligó a comenzar a hacer eso y perfeccionar esa habilidad. Una vez que superaron esa frustración, comenzaron a amarlo.
H2: ¿Qué consejo tiene para otros usuarios nuevos de VRpatients?
Tómelo con calma y confíe en el proceso. Sepa que va a cometer errores. Todo nuestro campo se construye aprendiendo de los errores que hemos cometido. La belleza de esta plataforma es que si cometes un gran error, puedes borrar todo y empezar de nuevo y no hay daño ni falta.
Así que sé amable contigo mismo mientras aprendes y ten en cuenta que puedes hacer cualquier cosa con esta plataforma si le das tiempo.
VRpatients™ es una realidad virtual inmersiva y un generador de simulación basado en la web que pone a los educadores en el asiento del conductor. Cumpla con sus requisitos de acreditación, cree simulaciones inmersivas ilimitadas y ofrezca CE distintivos con pacientes de realidad virtual. Regístrese para una demostración personalizada de 1 hora de nuestra plataforma EMS o nuestra plataforma de educadores de enfermería hoy y comience a hacer de cada día un día de simulación. Para obtener más información, visite nuestro sitio web .
Referencias:
VRpatients (17/11/2023) How Hard is it to Implement VR Training? https://vrpatients.com/how-hard-is-it-to-implement-vr-training/
- Published in Enseñanza Médica
Cómo abordar las disparidades en la salud de las minorías mediante la simulación
Diversidad en la formación en salud

En los Estados Unidos, aproximadamente el 36% de la población pertenece a un grupo minoritario racial o étnico, y solo se espera que este porcentaje crezca. A medida que EE. UU. Se vuelve cada vez más diverso, también lo hace la población de pacientes. Y esto debería afectar la forma en que los profesionales de la salud se capacitan para sus funciones.
En comparación con los pacientes blancos, los miembros de minorías raciales y étnicas tienen menos probabilidades de recibir servicios de salud preventivos y, a menudo, reciben una atención de menor calidad.2 Incluso después de considerar los ingresos, el vecindario y el seguro médico (factores que generalmente se utilizan para explicar las disparidades raciales), los pacientes negros todavía tuvieron peores resultados de salud que los pacientes blancos.3 Para combatir las disparidades en la salud, los expertos dicen que los proveedores deben reconocer que tanto el racismo estructural como los sesgos implícitos existen en la atención médica.4
2x
Los pacientes afroamericanos tienen el doble de probabilidades de sufrir un accidente cerebrovascular. *
40%
Los puertorriqueños reportan la tasa de depresión más alta con un 40%. **
57%
Los hombres asiáticoamericanos y de las islas del Pacífico tienen un 57% más de probabilidades de morir de cáncer de hígado. ***
Los datos muestran que la población de EE. UU. Seguirá volviéndose más diversa, y esto significa que se espera que el método de tratar a todos los pacientes de la misma manera se disuelva por completo. A menudo, se elogia la formación en simulación por la oportunidad que ofrece a los alumnos de interactuar con un paciente “real”. ¿Por qué no realzar este realismo utilizando un perfil de paciente completo, completo con diferencias raciales, étnicas, socioeconómicas, geográficas y religiosas?
A continuación, compartimos cómo la simulación puede preparar a sus alumnos para tratar a pacientes que forman parte de una minoría racial o étnica. Específicamente, nos enfocamos en la importancia de desarrollar la competencia cultural y la sensibilidad a la alfabetización en salud en los pacientes. Al enfocar sus esfuerzos de capacitación en el tratamiento de pacientes de minorías y crear conciencia sobre las disparidades de salud existentes, sus alumnos mejorarán inevitablemente su capacidad para tratar a todos los pacientes.
Desarrollar la competencia cultural en los alumnos
Las minorías raciales y étnicas representan más del 25% de la población total de EE. UU., Pero solo el 10% de los proveedores de atención médica del país.5 Si bien los sistemas de atención médica son muy conscientes de que la diversificación del personal y los puestos de liderazgo es fundamental, los expertos también señalan la necesidad de educar a todos. proveedores para reconocer por qué son importantes las diferencias culturales.
La atención culturalmente competente y centrada en el paciente se centra en las diferencias culturales, las necesidades, los valores, las preferencias y las disposiciones de atención individualizadas de cada paciente como un método para alcanzar el mejor resultado posible para el paciente.6 No es tanto un punto final por el que luchar sino es un proceso de aprendizaje continuo para los profesionales de la salud. La buena noticia es que el desarrollo de la competencia cultural no requiere que los proveedores sean de la misma raza o etnia que sus pacientes. Sin embargo, requiere que los proveedores adapten la forma en que se comunican, evalúan y diagnostican a sus pacientes individuales.
La formación en competencias culturales puede mejorar:
El conocimiento, la comprensión y las habilidades de un proveedor de atención médica para tratar a los pacientes
La satisfacción del paciente de un profesional de la salud
Una simulación exitosa…
La paciente simulada es una mujer india Cherokee con una queja de sangrado menstrual anormal que es resistente a la atención ginecológica de proveedores masculinos. Después de la simulación, los alumnos descubren que diagnosticaron y trataron mal al paciente. Se dieron cuenta de su incapacidad para detectar señales culturales y el impacto que tenía en la atención general de su paciente.10
La simulación puede ayudar a crear una experiencia de aprendizaje reveladora, lo que lleva a una mayor conciencia de sí mismos en los estudiantes que de otra manera serían difíciles de alcanzar. La competencia cultural que pueden obtener del entrenamiento en simulación puede, en última instancia, salvar la vida de los pacientes de minorías.
Mejoramiento de la capacidad del alumno para manejar la baja alfabetización sanitaria del paciente
Un mensaje dicho no es necesariamente un mensaje entendido. Para las interacciones paciente-proveedor, en las que los profesionales de la salud a menudo pueden sobrestimar los conocimientos sobre salud de un paciente, esto puede ser muy cierto. Dependiendo de la comprensión que tenga el paciente de su propia salud y de la capacidad del proveedor para comunicar información en términos simples, se puede perder mucho contexto.
Desde el conocimiento de salud autoinformado hasta los comportamientos preventivos, el manejo de enfermedades crónicas y la hospitalización, las personas con conocimientos de salud limitados obtienen peores resultados que los que tienen conocimientos de salud.11Aún más inquietante es que los grupos étnicos y raciales minoritarios, y los que están en desventaja socioeconómica, los ancianos o los inmigrantes, tienen limitaciones desproporcionadas en su conocimiento de la salud.12 Esto puede llevar a que los pacientes eviten la atención por completo, la falta de adherencia a la medicación, costos médicos más altos, y un camino ineficiente hacia la recuperación13,14.
| Se estima que el 41% de los latinos carecen de habilidades básicas de alfabetización en salud.15 |
Para los profesionales de la salud (actualmente en ejercicio o en formación), esta es un área en la que la formación con simulación puede ofrecer una gran mejora. Además de desarrollar la competencia cultural, los estudiantes pueden trabajar deliberadamente para fortalecer sus habilidades de comunicación interpersonal para facilitar conversaciones saludables entre el paciente y el proveedor. Esto puede incluir ganarse la confianza del paciente, ayudarlo a comunicar sus necesidades y facilitar la toma de decisiones compartida al sopesar las opciones de tratamiento.16
La investigación de estudiantes de licenciatura en enfermería mostró que la simulación evocaba la empatía de los estudiantes y afectaba su comunicación futura con los pacientes.17 Un estudio separado mostró que la simulación clínica se puede utilizar para obtener las actitudes de los estudiantes hacia situaciones interculturales y, posteriormente, mejorar las habilidades de comunicación y enfermería.18 Al desarrollar la empatía y las habilidades del alumno, los proveedores están mejor preparados para entrevistar, comunicar información médica y brindar tratamiento a pacientes de diversos orígenes étnicos y raciales.
Si está buscando formas para que sus alumnos desarrollen su sensibilidad hacia los pacientes de una minoría racial o étnica, es posible que desee considerar el entrenamiento con simulación como una solución. Los alumnos pueden mejorar sus habilidades de evaluación de pacientes adoptando un enfoque consciente de la alfabetización en salud, lo que puede conducir a diagnósticos más precisos, una mejor adherencia a la medicación y más vidas salvadas.

Cómo preparar a la próxima generación de profesionales de salud
La Oficina de Trabajo de EE. UU. Proyecta una demanda de 1,1 millones de enfermeras nuevas para 2022, cuando la población que envejece requerirá 575.000 puestos de nueva creación además de los reemplazos de las 550.000 enfermeras que se espera que se jubilen19. Se espera que los niños de la nación formen parte de una raza o grupo étnico minoritario.20 Esto significa que aumentar el número de proveedores y diversificar los proveedores son objetivos importantes para la atención médica. Sin embargo, los expertos dicen que es igualmente (si no más) importante aumentar la diversidad y la competencia cultural de esos proveedores.21
Para capacitar de manera efectiva a la próxima generación de proveedores de atención médica y prepararlos para tratar a pacientes de todos los orígenes, Laerdal se compromete a desarrollar nuestras soluciones de simulación más populares en diferentes tonos de piel. Al usar la simulación para entrenar para diversos cuerpos de pacientes, los estudiantes deben conocer el impacto de las características culturales en la atención de un paciente. Un simulador en un tono de piel más oscuro sirve para agregar realismo a la situación, en lugar de depender únicamente de la imaginación.
Por encima de todo, la simulación puede ayudar a que sus alumnos se conviertan en profesionales de la salud atentos y meticulosos en sus observaciones. En primer lugar, debe llevar a los alumnos de un estado de “incompetencia inconsciente” a “incompetencia consciente”; solo entonces podrá entrenarlos para que se conviertan en proveedores de atención médica completamente competentes.
Los estudiantes pueden comenzar a valorar el impacto de su comprensión cultural y aplicar esa comprensión a su papel de salvar vidas. La formación para cuidar de diversos orígenes étnicos y raciales inevitablemente mejora la atención para todos.
Referencias:
Laerdal Medical (2023) Exponer, explorar y promover una atención equitativa mediante la simulación de pacientes. https://laerdal.com/la/information/modern-healthcare-on-demand-webinar-2020/
- Published in Enseñanza Médica, Eventos
Seis recomendaciones para fomentar la notificación de incidentes de seguridad en radiología

Por la profesora Louise Rainford, Decana Asociada de Radiografía, UCD Dublin.
Los errores ocurren en radiología, al igual que los errores ocurren en todas las profesiones. Algunos incidentes de seguridad tienen consecuencias significativas; otros sin importancia en absoluto. De hecho, la mayoría de los incidentes a menudo se tratan localmente y con bastante rapidez. Independientemente de su impacto potencial, los incidentes de seguridad en radiología deben ser reportados. Además de los requisitos legales obvios para la divulgación abierta y la prioridad de la profesión sobre el bienestar de los pacientes, el informe de incidentes de seguridad incluso menores brinda a los administradores información para mejorar los procesos que pueden beneficiar tanto a los pacientes como al personal.

Diferentes países y tal vez incluso diferentes estados y regiones tienen sus propias regulaciones sobre divulgación abierta que deben seguirse. El propósito de este blog no es definir los requisitos para informar incidentes de seguridad, sino alentar y desafiar a los directores de imágenes de radiología para que examinen la cultura y la conciencia sobre los informes dentro de sus departamentos. ¿Todos los miembros de su personal saben qué tipos de incidentes reportar? ¿Se conocen bien los procesos para la presentación de informes? ¿Cómo se trata a los radiógrafos cuando admiten haber cometido un error? ¿Y el personal clínico recibe el mismo trato en todas las disciplinas cuando comete errores?
Fomentar una cultura abierta de “no culpar” alienta la presentación de informes más generalizados sobre incidentes de seguridad. Esto, a su vez, brinda a los administradores información para realizar mejoras en los procesos o quizás identificar dónde se necesita capacitación adicional, lo que posiblemente limite los incidentes de “ningún daño” para que no se conviertan en incidentes que causen lesiones.
Tipos de incidentes de seguridad en radiología
A pesar de los mejores esfuerzos de una instalación, los incidentes de seguridad ocurren en radiología y generalmente se clasifican en una de tres categorías:
- Causado lesiones o daños no intencionados o imprevistos.
- No causó ningún daño o lesión real, pero el paciente estuvo en riesgo.
- La lesión o el daño no intencionado o imprevisto se “evitó mediante una intervención oportuna o por casualidad”, pero el riesgo estaba presente si no se evitaba.
En otras palabras: eventos de daño, eventos sin daño y eventos de cuasi accidente.
Los incidentes menores ocurren a diario y normalmente se deben a simples errores humanos que a menudo son el resultado del cansancio o el exceso de trabajo. Estos incidentes menores pueden ser tan simples como tener la fecha de nacimiento incorrecta de un paciente o la ortografía incorrecta de su nombre en sus registros. Estos errores pueden resultar en la pérdida de su examen de imágenes.
A veces, un médico ordena sin darse cuenta un examen incorrecto; pidiendo imágenes de una pierna derecha cuando en realidad significan la izquierda, por ejemplo. Los marcadores incorrectos pueden hacer que el paciente tenga que someterse a un segundo examen y una exposición adicional a la radiación.
Algunos incidentes de seguridad no tienen nada que ver con la radiación. Un paciente podría resbalarse y caerse en la sala de examen; un radiógrafo podría tocar o “atrapar” al paciente sin darse cuenta con el equipo. Además, el comportamiento agresivo e inapropiado de los pacientes es común en los departamentos de accidentes y emergencias.
Seis pasos para fomentar la divulgación abierta de incidentes de seguridad en radiología
No es necesario informar todos los incidentes; depende de las regulaciones de su país en particular. En Irlanda, los incidentes de daño o sospecha de daño siempre deben ser revelados. Los “casi accidentes” generalmente no requieren que se le informe al paciente. Pero nuevamente, si no está capturando datos sobre todos los incidentes de seguridad, está perdiendo la oportunidad de realizar mejoras en su flujo de trabajo de radiología.
Con base en mi investigación en esta área, ofrezco estas seis recomendaciones para fomentar la divulgación abierta.
Primero, reconozca y discuta con su personal de radiología que se producirán errores. Anímelos a informar incluso los incidentes de seguridad menores, incluidos los eventos “sin daño” y “sin pérdida”, con el fin de mejorar los procesos y prevenir futuros incidentes.
Dos, revisar periódicamente con los radiógrafos el proceso para reportar incidentes de seguridad. ¿Saben a quién contactar? ¿Saben qué formularios deben completar? ¿Entienden que, como profesionales de la salud, también están obligados a informar los incidentes de seguridad que observen ?
Tres, revisar quién es el dueño del paso de reportar un incidente. Un departamento de radiología es dinámico y complejo, y la responsabilidad de informar un incidente puede variar. Por ejemplo, los equipos y los líderes clínicos cambian según el procedimiento que se está realizando. A veces el radiólogo está a cargo; en otras ocasiones puede ser el cardiólogo. En algunas instalaciones, el radiógrafo siempre se considera “a cargo de la sala”. Asegúrese de que sus radiógrafos y otros proveedores de atención médica entiendan quién debe informar un incidente cuando ocurra, y que se sientan cómodos haciendo la pregunta cuando no estén seguros.
Cuatro, crear y demostrar una cultura de “no culpar”. La literatura publicada respalda el hecho de que los empleados que sienten que recibirán apoyo cuando cometen errores tienen más probabilidades de informarlos y asumir la responsabilidad por ellos. Sin un entorno de apoyo, los errores pueden ocultarse. Hubo una situación en el Reino Unido en la que un radiógrafo usó una exposición incorrecta en un paciente y escondió la película en lugar de informarla. Un estudio nacional danés de 2019 de 208 profesionales de MR encontró que el 25% de los encuestados había estado en un incidente de seguridad que no se informó. (1)
Cinco, analice detenidamente si los radiógrafos reciben la misma consideración y tratamiento cuando cometen errores que el personal de otras disciplinas. He sido testigo de que los radiólogos son tratados con más dureza que los médicos o los radiólogos cuando cometen un error. Discuta activamente dentro de su entorno clínico el hecho de que ocurren errores. Anime a todas las profesiones a que se apoyen mutuamente cuando ocurran incidentes de seguridad. Open Disclosure requiere que todas las disciplinas de atención médica trabajen juntas con el objetivo de mejorar la seguridad del paciente y crear confianza dentro de su centro.
Por último, revisa periódicamente los incidentes de seguridad que han sido reportados y busca oportunidades para mejorar tus procesos y brechas en la capacitación.
Espero que encuentre útiles estas seis recomendaciones. Creo que la divulgación abierta debe ser una prioridad máxima en radiología y que su personal debe sentirse respaldado cuando admiten haber cometido un error.

La profesora Louise Rainford es Decana Asociada de Radiografía y Jefa de Sección de Radiografía e Imágenes de Diagnóstico en UCD Dublin. Hizo una presentación sobre el tema El papel de los radiógrafos en la divulgación abierta en el Congreso Europeo de Radiología (ECR) de 2022.
Más información :
Conceptos básicos de captura de imágenes para radiógrafos
Smart DR Workflow ayuda a los radiógrafos a adquirir imágenes de manera consistente de paciente a paciente, lo que permite una presentación y calidad de imagen más consistentes y reduce las repeticiones. Lee el blog.
Referencia:
1 Informe de incidentes y nivel de seguridad de RM: un estudio nacional danés; Blankholm, Hansson (2019)
Referencias externas:
Carestream (2023) DIVULGACIÓN EN RADIOLOGÍA. https://www.carestream.com/blog/2022/11/15/open-disclosure-in-radiology-six-recommendations/?fbclid=IwAR3Opvuo7Y-P-0LilkCIaCuTrG9mna3qTR02jN-5VwPDEll7rmAw9quVcE8
- Published in Imagenología
Anatomía de la solución de entrenamiento de ultrasonido SonoSim

La solución de entrenamiento de ultrasonido de SonoSim proporciona didáctica integrada, evaluación de conocimientos y entrenamiento práctico. El SonoSimulator® convierte una computadora portátil en su plataforma personal de entrenamiento de ultrasonido y brinda entrenamiento integral de ultrasonido en cualquier momento y en cualquier lugar.
Cursos SonoSim

SonoSim no solo es una de las mejores compras que realizamos para la educación de ultrasonido al lado de la cama, sino que también es la más utilizada para nuestra electiva de ultrasonido y en nuestros talleres.
Laleh Gharahbaghian MD, FACEP, FAAEM
Director de División, Profesor Asistente Clínico
Director del Programa de Ultrasonido de Emergencia
Codirector, Beca de Ultrasonido de Emergencia
Los cursos a pedido ofrecen contenido didáctico basado en evidencia creado por educadores líderes en ultrasonido. Elija entre más de 60 cursos en línea presentados en un formato multimedia atractivo mediante imágenes de ultrasonido dinámico, narración de audio, imágenes gráficas de computadora y animación. Usted controla cuándo, dónde y cómo aprende. La solución de entrenamiento de ultrasonido SonoSim está aprobada para AMA PRA Categoría 1 Credit ™.
El SonoSimulator®
La experiencia práctica realmente ayuda cuando llega el momento de escanear un paciente real.
James H. Moak, MD, RDMS
Universidad de Virginia
El SonoSimulator utiliza pacientes reales con hallazgos normales y patológicos y conserva los artefactos de imágenes de ultrasonido críticas necesarias para el aprendizaje. Entrena en casos reales y aprende a reconocer hitos anatómicos clave, artefactos de imágenes y patologías. Más información

SonoSim Probe

La sonda con alimentación USB es una parte integral del SonoSimulator. Le permite escanear usando una variedad de enfoques (por ejemplo, usando su mano, un voluntario en vivo o un maniquí) y recibe instrucciones de expertos inmediatos y guía de posicionamiento de la sonda usando una computadora portátil.
Biblioteca de casos de SonoSim

Acceda a casos de pacientes reales según demanda. La biblioteca de casos contiene casos de pacientes 1,000 que cubren un amplio espectro de afecciones normales y patológicas. Nuevos casos se agregan regularmente.
SonoSim no solo es una de las mejores compras que realizamos junto a la educación en ultrasonido, sino que también es la más utilizada para nuestros cursos electivos de ultrasonido en nuestros talleres.
-Laleh Gharahbaghian MD, FACEP, FAAEM
Centro médico de la Universidad de Stanford
SonoSim SkillBox patentado
Tendrás la oportunidad de practicar en un entorno virtual libre de riesgos y perfeccionar tus habilidades psicomotoras de manera rápida y segura. El SkillBox le permite adquirir las habilidades psicomotoras básicas necesarias para la adquisición e interpretación de ventanas de imágenes clínicas. Posteriormente, tendrá el desafío de aplicar sus habilidades de adquisición e interpretación de imágenes por ultrasonido recién adquiridas a escenarios clínicos.
Los casos prácticos de escaneo provienen de la expansiva y creciente biblioteca Case.

Evaluación y seguimiento del rendimiento en tiempo real
Cientos de preguntas de evaluación del conocimiento reforzarán su aprendizaje y pondrán a prueba sus conocimientos y habilidades de exploración. Recibirá una evaluación y retroalimentación del desempeño en tiempo real. Los administradores del sistema pueden rastrear y supervisar el rendimiento y el progreso del usuario.
Entrenamiento de eficacia comprobada
El SonoSimulator es una solución de entrenamiento de ultrasonido patentada, comprobada y efectiva. Se ha demostrado que es tan eficaz como instructor en vivo y brinda beneficios únicos sobre la instrucción en vivo y el aprendizaje basado en el curso. SonoSim le permitirá entrenar y evaluar a un gran número de usuarios de forma automática.
| Tarea de ultrasonido | Medida de rendimiento |
|---|---|
| Procedimientos básicos de escaneo | 121 % Mejoramiento |
| Interpretación de ventana | 133 % Mejoramiento |
| Identificación de ventana | 474 % Mejoramiento |
| Interpretación diagnóstica | 535 % Mejoramiento |
Chung GKWK, Gyllenhammer RG, Baker EL, et al. Efectos de la práctica basada en simulación en la evaluación enfocada con ecografía para trauma (FAST) identificación, adquisición y diagnóstico de ventanas. Mil Med. 2013 Oct; 178 (10 Suppl): 87-97.
La solución de entrenamiento de ultrasonido SonoSim es una de las soluciones de entrenamiento de ultrasonido más completas y fáciles de usar disponibles. En mis más de 25 años de experiencia con ultrasonido y mi exposición a múltiples, diferentes cursos de capacitación, programas y profesores, es uno de los mejores a los que he estado expuesto personalmente.
-Cathy Ruff
RVT GE Healthcare
Referencias:
SonoSim(2023)Beneficios de aprendizaje: Anatomía de la solución de entrenamiento de ultrasonido SonoSim. https://sonosim.com/es/learning-benefits/
- Published in Enseñanza Médica
Exponer, explorar y promover una atención equitativa mediante la simulación de pacientes
Webinar bajo demanda

Las disparidades en la salud en los EE. UU. Han sido un desafío a largo plazo que deben superar las organizaciones de atención médica. Las poblaciones desatendidas, como las minorías raciales y étnicas, tienden a recibir una atención de menor calidad, lo que puede resultar en un daño severo para el paciente y un riesgo legal para los proveedores. A menudo, el sesgo implícito puede ser la raíz del problema.
La capacitación basada en simulación es un método probado para cambiar comportamientos y mejorar los resultados, así como para abordar los factores en los que el cumplimiento y otros métodos se quedan cortos. En este seminario web, aprenderá cómo un líder intelectual utiliza la simulación para fomentar una atención equitativa y culturalmente competente.
Este webinar le permitirá:
Capacitar a su personal de manera más eficaz y eficiente para satisfacer las necesidades de las poblaciones desatendidas.
Desarrollar una fuerza laboral consciente de la cultura y reducir los prejuicios implícitos.
Aborde los incidentes dañinos anteriores en su propia organización.
- Published in Enseñanza Médica
Mejora del cuidado de la salud para el paciente a través de comunicaciones efectivas en radiología
Perspectivas de radiólogos, técnicos radiólogos y pacientes en ECR de 2022.

Contenido:
- El papel de las comunicaciones efectivas en la mejora del cuidado de la salud para el paciente en radiología
- Recomendaciones para comunicarse en radiología de manera efectiva
- Barreras que impiden comunicarse con los pacientes de manera efectiva
- Recursos para mejorar la comunicación con los pacientes en radiología
La comunicación clara y cuidadosa con los pacientes puede ayudar a mejorar el cuidado de la salud para el paciente, pero en radiología existe la necesidad de una mejora considerable.
Ese mensaje se transmitió repetidamente en varias presentaciones impartidas por radiólogos, técnicos radiólogos y pacientes en el Congreso Europeo de Radiología (European Congress of Radiology, ECR) en julio. Las presentaciones sobre el tema fueron parte de una serie de sesiones sobre “Enfoque en pacientes” gestionadas por el Grupo Asesor de Pacientes de ESR. (1)

“Nunca rehúse entablar un diálogo con un paciente en ninguna circunstancia: antes, durante y obviamente después del examen”, explicó Dominique Carrié, radióloga clínica, Francia, ESR-PAG, Sociedad Francesa de Radiología, CERF. “Salga del cuarto oscuro; su presencia es importante”.
El papel de las comunicaciones efectivas en la mejora del cuidado de la salud para el paciente en radiología
Según los presentadores, los siguientes beneficios importantes se pueden obtener si hay una comunicación eficaz y si se dedica tiempo a comunicarse:
- Ganar la confianza de los pacientes para obtener su aprobación para realizar un examen
- Brindar un mejor cuidado de la salud para el paciente
- Brindar una mejor experiencia al paciente
- Brindar mejores resultados
- Aumentar la seguridad del paciente
- Aumentar la satisfacción del paciente
- Ayudar a evitar posibles conflictos médico-legales
- Reducir los errores de seguridad
Los beneficios potenciales son sólidos; sin embargo, a menudo faltan comunicaciones, según los resultados de una encuesta a pacientes (2) realizada por la Sociedad Europea de Radiología (ESR). Se recibieron respuestas de 400 pacientes de 22 países de la UE. El treinta y seis por ciento de los encuestados informaron que no estaban satisfechos con la información proporcionada sobre los riesgos y beneficios de los procedimientos, mientras que el treinta y tres por ciento informaron que no estaban satisfechos con la disponibilidad de radiólogos para consultas, lo que podría sugerir que algunos pacientes carecen de información suficiente para participar plenamente en las decisiones del tratamiento. Una conclusión del estudio fue que las “medidas simples podrían tener un impacto significativo en la mejora de la comunicación y la satisfacción del paciente”. (2)

“Somos los expertos que los pacientes consultan para obtener información, consejos y tranquilidad. Tenemos que hacer que nuestro tiempo con el paciente funcione”, enfatizó el Dr. Jonathan L. Portelli, PhD, L-Universita ta Malta.
Recomendaciones para comunicarse en radiología de manera efectiva
Los presentadores coincidieron en que se necesita práctica y tal vez capacitación para convertirse en un educador eficaz. A continuación se incluye un resumen de consejos específicos de radiología de los presentadores de ECR para comunicarse con los pacientes de manera efectiva.
Antes del examen
- Preséntese e informe su función
- Explique lo que hay que hacer, qué esperar, qué se sentirá y/o lo que escuchará.
- Resalte el beneficio del examen al mismo tiempo que indica el menor riesgo de radiación asociado.
- Si se exhiben comunicaciones, como carteles, con información útil para el paciente, señálelos. No asuma que el paciente los va a leer.
- Pregúntele al paciente, “¿qué desea saber?”
- Ofrezca respuestas claras sobre los riesgos de la radiación.
- Limite su conversación a lo que sabe.
Cheryl Cruwys, fundadora de Breast Density Matters UK y representante de pacientes en el consejo editorial de ecancer.org, resaltó la importancia de brindar información antes de los exámenes a fin de dar a los pacientes suficiente tiempo para leer y entender la información. Además, recomendó que las comunicaciones estén disponibles en diferentes formatos, como videos, y en diferentes idiomas.
Después del examen: compartir resultados
La Dra. Carrié hizo las siguientes recomendaciones.
Cuando comparta los resultados de un examen de diagnóstico, hágalo en un lugar confidencial y con capacidad para mostrar y compartir las imágenes radiográficas. El “lugar” puede ser una oficina física o una teleconferencia.
Comience presentándose e informando su función. Hable acerca de sus conocimientos y experiencia. Si otras personas además del paciente están en la reunión, pregunte qué relación tienen con el paciente. En el caso de una conferencia virtual, aclare quién está hablando: el paciente o un representante.

Presente la información, prestando atención al lenguaje corporal y otras señales que demuestren la comprensión de la información. Adapte sus respuestas según sea necesario para que se comprendan.
Cuando los resultados sean graves, entréguelos con empatía. El paciente recibirá mejor la información cuando reciba empatía. Haga una pausa después de dar la noticia para que el paciente tenga tiempo de reaccionar.
En todas las situaciones, pregúntele al paciente si tiene dudas, escuchando atentamente para comprender lo que se le pregunta.
Al final, ofrezca la oportunidad de dar más apoyo, como imágenes médicas o pruebas adicionales, especialmente si la patología es grave. Ofrezca los nombres de un especialista u hospital específico si se requiere cirugía.

“A lo largo de la comunicación, observe si se da a entender y ofrezca a las personas la oportunidad de hacer preguntas”, insistió Jonathan McNulty, profesor asociado y subdirector de T&L, College of Health and Agricultural Sciences; Decano Asociado, School of Medicine University College, Dublín. “Recuerde que la comunicación es una transacción bidireccional entre ambas partes”.
Barreras que impiden comunicarse con los pacientes de manera efectiva
Los presentadores brindaron una sólida argumentación sobre el valor de las comunicaciones para mejorar el cuidado de la salud para el paciente en radiología. De todos modos, aún hay obstáculos. Uno es la falta de capacitación de radiólogos y técnicos radiólogos en habilidades de comunicación. Según un estudio de la ESR, el 63,7 % de los radiólogos rara vez o nunca reciben capacitación en comunicación
Un segundo desafío es que algunos médicos referentes no desean que los radiólogos entreguen resultados sino que prefieren entregarlos ellos mismos. Los pacientes que se presentaron en la ECR cuestionaron esta idea y afirmaron que tienen derecho a escuchar los resultados tan pronto como estén disponibles.
En tercer lugar, a algunos radiólogos les preocupa el tiempo que implicaría tener conversaciones con los pacientes. Sin embargo, la Dra. Carrié afirmó que solo alrededor del 5 al 10 por ciento de los pacientes piden tener una conversación, lo que constituye una cantidad manejable. Por último, algunos radiólogos simplemente no desean tener conversaciones, dijo la Dra. Carrié, quien recomendó, en el caso de los radiólogos de guardia, designar a un radiólogo cada semana para atender las llamadas.

A lo largo de la serie Enfoque en pacientes, se hizo un fuerte llamado a la acción a los radiólogos y técnicos radiólogos a tomar su propia iniciativa para mejorar sus habilidades de comunicación.
Aunque lo más importante son los beneficios para los pacientes, mejorar sus habilidades de comunicación también ayudará en sus comunicaciones con sus colegas y mejorará la dinámica del equipo. Además, interactuar con los pacientes “le dará un nuevo sentido de orgullo de trabajar como radiólogo”, expresó la Dra. Carrié.
“La comunicación es una habilidad”, dijo el profesor McNulty. “No siempre será un comunicador perfecto, pero siempre puede esforzarse más. Tenemos tiempo limitado con los pacientes. Es importante aprovecharlo al máximo”.
Recursos para mejorar la comunicación con los pacientes en radiología
Cartel: Considere siempre las necesidades de sus pacientes, de la Sociedad Europea de Radiología

Katie Kilfoyle Remis es editora de Everything Rad y gerente de medios digitales y relaciones públicas de Carestream Health. Comuníquese con ella si tiene ideas para el blog en Katie.Remis@carestream.com
Referencias:
Carestream (2023) MEJORA DEL CUIDADO DE LA SALUD PARA EL PACIENTE A TRAVÉS DE COMUNICACIONES EFECTIVAS EN RADIOLOGÍA. https://www.carestream.com/blog/2022/08/16/mejora-del-cuidado-de-la-salud-para-el-paciente-en-radiologia/
- Published in Imagenología
Educación sobre ultrasonido para programas grupales

Mejore la capacitación en ultrasonido junto a la cama y supere las barreras tradicionales para la educación en ultrasonido utilizando una plataforma basada en la nube y una computadora portátil. Complemente la capacitación clínica a través de un enfoque de aprendizaje combinado o de aula invertida.
- Cursos didácticos basados en la nube.
- Adquisición e interpretación de imágenes
- Casos patológicos reales en el SonoSimulator®.
- Analítica de rendimiento
- Toma de decisiones médicas con ecografía
- Procedimiento de ultrasonido guiado.

Una solución completa para el entrenamiento de ultrasonido en grupo

La solución de entrenamiento de ultrasonido SonoSim
Proporcionar educación y capacitación estandarizadas en ultrasonido en línea
- ~80 cursos revisados por pares que ofrecen más de 250 créditos CME1
- Miles de experiencias de escaneo de pacientes reales en el SonoSimulator patentado para practicar la adquisición e interpretación de imágenes
- Evaluaciones de conocimientos y asistencia de tutores virtuales
SonoSim LiveScan®
Evaluar el conocimiento de ultrasonido y la toma de decisiones médicas
- Simular patologías reales en maniquíes y voluntarios vivos
- Enseñar la integración de los hallazgos ecográficos en la toma de decisiones clínicas.
- Personalice más de 1 millón de escenarios de capacitación y evaluación de ultrasonido


Rastreador de rendimiento SonoSim
Realice un seguimiento de las métricas de rendimiento y evalúe el progreso del alumno
- Análisis visual para revisar las imágenes de ultrasonido de los alumnos, el progreso del curso y los resultados de las pruebas
- Esquemas de cursos y asignaciones de módulos para la integración del plan de estudios
- La evaluación de imágenes automatizada (AIA), impulsada por IA, ahorra tiempo a los instructores y estandariza la revisión de imágenes.
- Portfolios electrónicos individuales de ecografías de SonoSimulator guardadas
La investigación muestra que SonoSim es …

Igual de efectivo que vivir
instrucción en ultrasonido
entrenamiento de adquisición de imagen2

Más efectivo que en vivo.
instrucción en ultrasonido
entrenamiento de interpretación3

Capaz de entrenar uniformemente y
evaluar cualquier número
de aprendices4,5
Mejorar los resultados de los pacientes a través de la colaboración





Premios y reconocimientos




Referencias:
1Aprobado para AMA PRA Category 1 Credits ™ y reconocido por ARDMS
2Paddock MT, Bailitz J, Horowitz R, et al. Equipo de respuesta a desastres Capacitación de habilidades FAST con un simulador de ultrasonido portátil en comparación con la capacitación tradicional: estudio piloto. West J Emerg Med. 2015 Mar; 16 (2): 325-330.
3Chung GKWK, Gyllenhammer RG, Baker EL, et al. Efectos de la práctica basada en simulación en la evaluación enfocada con ecografía para trauma (FAST) identificación, adquisición y diagnóstico de ventanas. Mil Med. 2013 Oct; 178 (10 Suppl): 87-97.
4Adhikari SR, Samsel K, Irving S, et al. ¿Pueden los estudiantes de medicina de primer año ingenuos en ultrasonido desarrollar habilidades prácticas en la adquisición de imágenes después de revisar los módulos de ultrasonido en línea? Trabajo presentado en: AIUM 2018. Actas de la Convención Anual del Instituto Americano de Ultrasonido en Medicina; 2018 Mar 24-28; Nueva York, Nueva York.
5Lewiss RE, Hayden GE, Murray A, et al. SonoGames: un enfoque innovador para la educación de ultrasonidos para el médico de emergencia. J ultrasonido med. 2014 Oct; 33 (10): 1843-1849.
Referencias externas:
SonoSim (2023)Educación sobre ultrasonido para programas grupales.https://sonosim.com/es/ultrasound-training-for-groups/
- Published in Enseñanza Médica
Aplicaciones y avances en la generación de imágenes médicas fluoroscópicas
Tendencias recientes y pautas para elegir un sistema de sala de fluoroscopia.

Table of contents
- Aplicaciones en las imágenes médicas fluoroscópicas
- La fluoroscopia ayuda a reducir la carga excesiva en las imágenes médicas de CT
- Innovaciones más recientes en la generación de imágenes médicas fluoroscópicas
- Pautas para seleccionar un sistema de generación de imágenes médicas fluoroscópicas
- El futuro de las imágenes médicas fluoroscópicas
La fluoroscopia ha sido una modalidad de imágenes médicas fundamental durante muchos años y se espera que aumenten sus aplicaciones y su uso.
En este blog, presentaré una descripción general sobre lo siguiente:
- El aumento de las aplicaciones de fluoroscopia
- Nuevas innovaciones que incluyen dosis reducida y accesibilidad más sencilla para el posicionamiento de pacientes
- Consideraciones para elegir un equipo de imágenes médicas fluoroscópicas
Aplicaciones en las imágenes médicas fluoroscópicas
La fluoroscopia es la modalidad de imágenes médicas preferida a la hora que los profesionales necesitan tener acceso a imágenes en movimiento para estudiar órganos específicos, como procedimientos gastrointestinales, urinarios, pulmonares o vasculares. También se utiliza para guiar a los cirujanos a través de procedimientos específicos que requieren ubicación de la aguja en tiempo real, colocación de catéteres o stents, seguimiento de bolo o simplemente para identificar el área de intervención en tiempo real. Además, los estudios de movimiento simple en ortopedia pueden utilizar fluoroscopia.
Se espera que la demanda de equipos para la generación de imágenes médicas fluoroscópicas crezca a una tasa de crecimiento anual compuesta (Compound Annual Growth Rate, CAGR) del 4,8 % entre ahora y el año 2025, según Research and Markets (1). La empresa de investigación atribuye el crecimiento esperado a su capacidad única de obtención de imágenes médicas, junto con el aumento de la población geriátrica, la creciente prevalencia de enfermedades crónicas y su uso en el tratamiento del dolor.

Nuestro sistema de fluoroscopia DRX-Excel Plus asume un papel importante en Houston Healthcare en Warner Robins, Georgia, comentó Phyllis Briaud, MBA, CRA, RT(R)(T)(CT)(QM), directora de servicios de imágenes médicas. “Usamos la fluoroscopia para diagnosticar enfermedades, evaluar cirugías gastrointestinales previas y posteriores y evaluar visualmente el tracto gastrointestinal, así como para trabajos conjuntos, mielogramas, colocación de catéteres vasculares y estudios de vías de acceso de la solución de tinción”.
Prairie Lakes Healthcare System en Watertown, Dakota del Sur, también utiliza el sistema de fluoroscopia DRX-Excel Plus. Su lista de exámenes de imágenes médicas es larga: tragos de bario modificados, estudios con malvavisco, examen del tránsito esofagogastroduodenal (UGI), examen del intestino delgado, visualización en vivo para extirpar el esófago y los intestinos, esofagograma, BE, orientación precisa para la colocación del tubo de nefrostomía de reemplazo, colocación adecuada de contraste para estudios de artrografía, mielografía y estudios de vías de acceso con catéter, según Bryan Beckedahl, RT(R), RDMS, RDCS, RVT, director de radiología.
La fluoroscopia tiene la ventaja de “permitirnos ver la fisiología del paciente y determinar si el paciente está aspirando. Nos permite ver la acción de masticar y determinar qué consistencia de alimentos es más segura para el paciente, y probar estrategias de compensación como carraspear o meter el mentón”, explicó Beckedahl.
La fluoroscopia ayuda a reducir la carga en las imágenes médicas de CT
El diagnóstico de infecciones por COVID aumentó la demanda de imágenes médicas de CT. En algunos centros, los sistemas de radiología/fluoroscopia digital (dRF) ayudaron a reducir los atrasos en los exámenes de CT.
Tener la opción de hacer una fluoroscopia ayuda a la sala de CT en Houston Healthcare con el volumen de pacientes y la programación. Si la sala de IR está sobrecargada de reservas, algunos de los estudios se pueden programar con fluoroscopia en radiología de diagnóstico, explicó Briaud.
Además, hay ocasiones en que los radiólogos de Houston Healthcare piden un estudio del intestino delgado/BE en lugar de realizar una CT del abdomen y pelvis. Esto da como resultado una dosis de radiación más baja para el paciente, además de ayudar a la CT con el volumen de pacientes. De hecho, en algunos casos se prefiere el estudio de fluoroscopia del intestino delgado porque le permite al radiólogo revisar el tiempo del contraste a medida que se mueve a través del intestino delgado.
Nuevas innovaciones en las imágenes médicas fluoroscópicas
La innovación reciente más importante en la generación de imágenes médicas fluoroscópicas es la reducción de los niveles de dosis. Son mucho menores que en años anteriores debido a los avances en la sensibilidad de los detectores de panel plano y la tecnología de exposición con pulsos. Se puede hacer un seguimiento de la dosis de radiación exacta que recibe cada paciente a través de mediciones de DAP. (Recomendamos firmemente revisar con frecuencia las medidas de control de calidad para el seguimiento de la dosis).
Hace varios años, Houston Healthcare descubrió que los procedimientos que se realizaban en una sala de fluoroscopia más antigua superaban el umbral deseado, recordó Briaud. “Entonces, hicimos la transición de todos los pacientes de fluoroscopia de nuestra antigua unidad de fluoroscopia a nuestro nuevo sistema Excel con velocidades de fotograma más altas, tasas de dosis bajas y una mejor calidad de imagen con todos los pacientes”.

Otra forma de reducir la dosis es minimizar la repetición de exámenes de imágenes médicas. Muchas imágenes que se deben repetir son por errores de posicionamiento. Cuando los pacientes se escanean a través de una CT o MRI, no se pueden alcanzar ni posicionar. El acceso abierto a las mesas de fluoroscopia permite un mejor posicionamiento. Nuestro sistema DRX-Excel Plus brinda acceso completo al sistema desde cada lado para facilitar la transferencia de pacientes y la versatilidad de los exámenes. Y una cámara de video incorporada brinda a los técnicos radiólogos transmisión en vivo para que puedan supervisar la posición del paciente y el estado general durante todo el examen. El micrófono de la consola les permite darles instrucciones adicionales a sus pacientes o para calmarlos si es necesario.
Una última protección de dosis importante es para los radiólogos y técnicos radiólogos. Pueden minimizar su exposición a la dosis al operar la unidad desde una consola remota.
Criterios para seleccionar un sistema de generación de imágenes médicas fluoroscópicas
Como puede ver, las imágenes médicas fluoroscópicas tienen numerosas aplicaciones. Y a un tercio del costo del equipo de CT, crece en popularidad. Para obtener el máximo retorno de la inversión, recomiendo una configuración dRF, como nuestro sistema DRX-Excel Plus. La combinación de fluoroscopia y radiología le permite capturar una amplia gama de exámenes en un solo sistema. Puesto que los exámenes de radiografía de rutina representan la mayoría de los procedimientos realizados en un departamento, la versatilidad del sistema suele ser un factor decisivo para los hospitales cuando necesitan invertir en una solución fluoroscópica (R/F) de radiología general.
Esta capacidad todo en uno le gustó a Catawba Valley Medical Center en Hickory, Carolina del Norte, cuando buscaba un reemplazo para su sala de fluoroscopia. “Usamos la unidad de fluoroscopia Carestream Excel para realizar nuestros estudios de bario diarios en nuestro departamento de imágenes médicas para pacientes ambulatorios; y los radiólogos dicen que las imágenes producidas por Excel son de excelente calidad”, afirmó Mike Greene, RT(R), administrador de servicios de diagnóstico.
Considere también las características para el cuidado de la salud para el paciente y la facilidad de uso por parte de su personal de imágenes médicas. El DRX Excel-Plus tiene la altura mínima más baja de mesa fija (48 cm) en el sector, lo que resulta más fácil para los pacientes en silla de ruedas. La mesa también cuenta con una capacidad de peso de 265 kg para acomodar pacientes más pesados y permite el movimiento de la mesa en cuatro direcciones para facilitar el posicionamiento del paciente.
La baja altura de la mesa es una ventaja para muchos pacientes, explicó Briaud. “Esto hace que el acceso sea más sencillo para todos nuestros pacientes, desde los que están en silla de ruedas hasta los que son altos o bajos”.

La capacidad de bajar la mesa también ha reducido la tensión de los técnicos radiólogos que intentan subir y bajar a los pacientes bariátricos de la mesa, afirmó Briaud. “Los técnicos pueden acceder completamente a un paciente desde todos los lados de la unidad de fluoroscopia para transferir fácilmente al paciente desde una camilla, si fuera necesario. La capacidad de ajustar la altura de la mesa ha disminuido la posibilidad de que los técnicos sufran lesiones en el lugar de trabajo al permitirles utilizar técnicas de movimiento adecuadas al subir y bajar a los pacientes de la mesa”.
Aplicaciones futuras y avances en la generación de imágenes médicas fluoroscópicas
Hay varios desarrollos que podrían dar lugar a avances potenciales en la generación de imágenes médicas fluoroscópicas en el futuro. Uno es el advenimiento de la inteligencia artificial junto con las innovaciones provenientes de los detectores dinámicos que permitirán a los fabricantes como Carestream buscar nuevos desarrollos y sistemas capaces de brindar una mejor calidad de imagen con una dosis aún más baja en el futuro.
Además, los nuevos avances para paneles planos dinámicos junto con las capacidades informáticas más recientes y el software en 3D podrían impulsar el mercado hacia la radiografía en serie, como se hace hoy en día con nuestra solución de tomosíntesis digital; y luego hacia la radiografía dinámica donde se pueden capturar imágenes en movimiento para proporcionar más información para el diagnóstico. En última instancia, la generación de imágenes médicas fluoroscópicas completas con reconstrucción en 3D posiblemente será el área más avanzada a donde se dirigen las empresas clave.

Marco Riolfo es gerente de Marketing Global para Salas de Radiografía Digital de Carestream. Tiene más de 25 años de experiencia en imágenes médicas y cuenta con la certificación Six Sigma Black Belt.
Referencias
Referencias:
Riolfo M. (2023) APLICACIONES Y AVANCES EN LA GENERACIÓN DE IMÁGENES MÉDICAS FLUOROSCÓPICAS. https://www.carestream.com/blog/2022/05/23/aplicaciones-y-avances-en-la-generacion-de-imagenes-medicas-fluoroscopicas/
- Published in Imagenología
Ultrasonografía de punto de atención en cuidados de enfermería

Como proveedores de atención de primera línea, las enfermeras siempre están bajo presión para proporcionar una atención médica más eficiente y rentable. Los avances tecnológicos han llevado a un rápido crecimiento en la ecografía en el punto de atención. El uso apropiado de esta tecnología junto con soluciones de capacitación robustas empoderará a las enfermeras y ampliará el alcance de la práctica de las enfermeras de práctica avanzada. Esta responsabilidad más amplia y el conjunto de habilidades adicionales mejorarán radicalmente la entrega y la eficiencia de la asistencia sanitaria de primera línea. La lista de temas relevantes para la capacitación de enfermeras es larga y continuará evolucionando y expandiéndose. A continuación se enumeran varios ejemplos de “frutas a la vista”:
Estudio de caso: infección iatrogénica del tracto urinario adquirida en el hospital
Las infecciones del tracto urinario son el tipo más común de infección adquirida en el hospital y representan más del 30 por ciento de las infecciones informadas por los hospitales de cuidados agudos. (Klevens) La tasa de infección del tracto urinario relacionada con el catéter es de 3.1 a 7.5 infecciones por 1000 días de catéter en el hospital. Se estima que entre el 15 y el 25 por ciento de los pacientes reciben catéteres. (Warren, Weinstein 1999) Las infecciones del tracto urinario asociadas al catéter son la fuente más común de infecciones nosocomiales secundarias del torrente sanguíneo. El 10 por ciento de las bacteriemias adquiridas en el hospital son de origen urinario, con una tasa de mortalidad del 1997 por ciento. (Weinstein 17) Aproximadamente del 69 al 380,000 por ciento de las infecciones del tracto urinario asociadas con el catéter se pueden prevenir con las medidas de control de infecciones recomendadas, lo que significa que se podrían evitar 9,000 infecciones y 30 muertes relacionadas con las infecciones asociadas al catéter por año. (Umscheid) La ecografía de la vejiga con cateterismo vesical selectivo posterior ha disminuido la incidencia de infecciones nosocomiales del tracto urinario entre un 50 y un 27 por ciento. Un metaanálisis reciente documentó que la cateterización selectiva de la vejiga basada en la ecografía de la vejiga resultó en una OR de XNUMX a favor de la reducción de las tasas de infección urinaria nosocomial. (Palese)
Estudio de caso: evaluación de fiebre infantil
La presentación de un bebé febril a un departamento de emergencia (ED) es una ocurrencia frecuente. Dada la frecuencia de una infección del tracto urinario como causa de la fiebre de un bebé, el análisis de orina y el cultivo es una parte crítica de la evaluación del paciente. La aspiración vesical suprapúbica ha sido reemplazada por cateterización uretral como el método preferido para obtener una muestra de orina. Las muestras de orina anulada se consideran subóptimas debido a los riesgos de contaminación y el tiempo requerido para obtener una muestra. Una ocurrencia muy frecuente es un “cateterismo seco”. Una enfermera a menudo intenta un cateterismo uretral; sin embargo, el bebé ha volado recientemente o puede estar deshidratado y no se obtiene orina. Los padres con frecuencia rechazan los intentos posteriores debido a la incomodidad percibida y real asociada con el procedimiento por parte de los pacientes. Esto resulta en una atención ineficiente, prolongada y subóptima. Los proveedores de servicios se ven obligados a mantener al paciente en el servicio de urgencias y esperar una muestra de orina anulada (aumento de la estancia y muestras de orina potencialmente contaminadas), tratar empíricamente con antibióticos, o el paciente y la familia abandonan el SU sin una evaluación adecuada que excluya una vida amenaza la infección del tracto urinario gramnegativo.
Se podría evitar la atención subóptima simplemente haciendo que las enfermeras examinen a los pacientes para ver si tienen la vejiga llena antes de intentar el cateterismo uretral, lo que anularía los “cateterismos secos”. (Baumann 2007 y 2008, Chen 2004, Chen 2005) Las tasas de éxito en el primer intento mejoran del 67 al 92 por ciento con la ayuda de ultrasonido. (Baumann 2008) Además, tanto los proveedores de cuidados como los cuidadores de niños pequeños expresaron una mayor satisfacción después del uso de la ecografía para determinar el volumen de la vejiga antes del cateterismo uretral. (Baumann 2007)
Referencias
Baumann B, McCans K, Stahmer S, et al. La ecografía vesical volumétrica realizada por enfermeras capacitadas aumenta el éxito del cateterismo en pacientes pediátricos. Am J Emerg Med 2008 Jan; 26 (1): 18-23.
Baumann BM, McCans K, Stahmer SA y col. Satisfacción del cuidador y del proveedor de atención médica con la ecografía volumétrica de la vejiga. Acad Emerg Med 2007 Octubre; 14 (10): 903-907.
Chen L, Hsiao A, Moore C, Santucci K. Utilidad de la ecografía vesical antes de la cateterización uretral en niños. Acad Emerg Med 2004 May; 11 (5): 598 Resumen.
Chen L, Hsiao AL, Moore CL, y col. Utilidad de la ecografía de cabecera antes de la cateterización uretral en niños pequeños. Pediatría 2005 Jan; 115 (1): 108-111.
Palese A, Buchini S, Deroma L, y col. La efectividad del escáner de vejiga con ultrasonido para reducir las infecciones del tracto urinario. un metanálisis J Clin Nurs 2010 Nov; 19 (21-22): 2970-2979.
Umscheid C, Mitchell M, Agarwal R, Williams K, Brennan P. Mortalidad por infecciones adquiridas en hospitales razonablemente prevenibles. incluido en el testimonio escrito de la sociedad de epidemiología de la salud de Estados Unidos para el comité de supervisión y audiencia de reforma gubernamental sobre infecciones asociadas a la asistencia médica: una epidemia prevenible, presidida por Henry A. waxman, abril 16, 2008, washington, DC. [testimonio del Congreso].
Warren JW. Infecciones del tracto urinario asociadas al catéter. Int J Antimicrob Agents 2001 Apr; 17 (4): 299-303.
Weinstein MP, Towns ML, Quartey SM, y col. La importancia clínica de los hemocultivos positivos en los 1990: una evaluación exhaustiva prospectiva de la microbiología, la epidemiología y los resultados de la bacteriemia y la fungemia en adultos. Clin Infect Dis 1997 Apr; 24 (4): 584-602.
Weinstein JW, Mazon D, Pantelick E, y col. Una década de encuestas de prevalencia en un centro de atención terciaria: tendencias en las tasas de infección nosocomial, utilización de dispositivos y agudeza del paciente. Infect Control Hosp Epidemiol 1999 Aug; 20 (8): 543-548.
Referencias externas:
SonoSim (2023) Enfermeras. Ultrasonografía de punto de atención en cuidados de enfermería. https://sonosim.com/es/who-we-train/ultrasonography-in-nursing/
- Published in Enseñanza Médica

